Гастрит представляет собой воспалительное заболевание желудочно-кишечного тракта, при котором поражается внутренняя слизистая оболочка желудка, нарушаются его секреторная и моторная функции. Если раньше этот диагноз был характерен в основном для взрослых старше 20 лет, то сегодня он все чаще встречается у детей и подростков. Основной причиной развития гастрита считается инфицирование бактерией Helicobacter pylori. Однако спровоцировать заболевание могут и другие факторы: нервные стрессы, несоблюдение режима питания, злоупотребление вредными продуктами и многое другое.

Виды и формы детского гастрита
По характеру течения выделяют две основные формы заболевания: острую и хроническую. У детей чаще диагностируют острую форму, которая возникает в результате кратковременного, но сильного воздействия раздражителей. Это может быть некачественная пища, зараженная микробами, или употребление острых, копченых, кислых продуктов с обилием специй и консервантов. Также воспаление могут вызвать инфекции или случайное попадание в пищеварительный тракт токсических веществ (лекарств, бытовой химии, ядов).
В зависимости от глубины поражения слизистой оболочки острый гастрит может проявляться по-разному:
- Поверхностный – затрагивает только верхний слой слизистой.
- Глубокий – распространяется на всю толщину слизистой оболочки.
- С образованием эрозий – сопровождается появлением небольших поверхностных повреждений в области воспаления.
- С деструктивными изменениями – характеризуется глубокими воспалительными процессами, затрагивающими ткани желудка.
Хронический гастрит развивается на фоне длительного воздействия агрессивных факторов. Для него характерно постепенное прогрессирование со слабо выраженными симптомами, периодами ремиссии и обострений. Хроническое воспаление возникает из-за снижения защитных свойств слизистой, избыточной секреции желудочного сока или его застоя. Нарушение баланса между защитными механизмами и агрессивным воздействием желудочного сока приводит к раздражению и воспалению, а без лечения – к дегенеративным изменениям и атрофии клеток слизистой.
В зависимости от уровня кислотности желудочного сока различают гастрит с пониженной (гипоацидный) или повышенной (гиперацидный) кислотностью.
Причины развития гастрита у детей
Чаще всего гастрит диагностируется у детей младшего школьного возраста (6–10 лет) и подростков (12–13 и 16–17 лет), что связано с периодами активного роста и гормональной перестройки организма. Заболевание обычно развивается под влиянием нескольких факторов одновременно.
Дети с наследственной предрасположенностью, чьи родители страдают патологиями пищеварительного тракта, имеют повышенный риск развития гастрита. К генетическим факторам, способствующим заболеванию, относятся:
- увеличенное количество клеток, вырабатывающих соляную кислоту;
- дефицит защитной слизи;
- положительный резус-фактор и первая группа крови;
- недостаток специфических иммуноглобулинов и простагландинов.
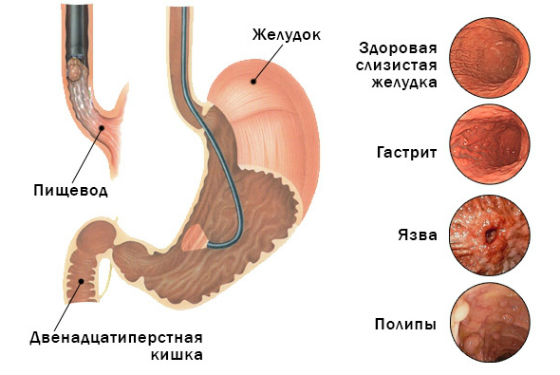
Сегодня доказано, что одной из ключевых причин хронического гастрита и язвенной болезни является бактерия Helicobacter pylori, которая обнаруживается более чем у половины населения. Эта бактерия уникальна своей способностью выживать в агрессивной кислой среде желудка. При благоприятных условиях она активно размножается, поражает клетки слизистой, нарушает работу органа и провоцирует воспаление.
К факторам, способствующим развитию гастрита, относятся:
- нарушение режима питания: большие перерывы между приемами пищи, переедание;
- нервные стрессы и эмоциональные нагрузки;
- употребление вредных продуктов: фастфуда, чипсов, жирных и острых блюд, газированных напитков;
- прием некачественной или просроченной пищи, зараженной патогенными микроорганизмами;
- чрезмерные умственные, физические и эмоциональные нагрузки, характерные для школьников;
- недостаток или избыток физической активности;
- стрессы, связанные с адаптацией в школе, конфликтами в коллективе, экзаменами;
- сниженный иммунитет, эндокринные и аутоиммунные заболевания;
- пищевая аллергия, вызывающая воспаление слизистой желудка;
- гормональные изменения в подростковом возрасте;
- несоблюдение правил личной гигиены, особенно у детей 3–6 лет;
- длительный прием лекарств: НПВС, антибиотиков, кортикостероидов.
Также воспаление слизистой желудка могут спровоцировать острые инфекционные заболевания (краснуха, дифтерия, ангина) и хронические очаги инфекции.
Симптомы гастрита у детей
Симптомы заболевания зависят от его формы.
Острый гастрит начинается внезапно, с быстро нарастающими и ярко выраженными проявлениями. Первые признаки появляются через 4–12 часов после воздействия раздражителя. У ребенка могут наблюдаться:
- сильная постоянная боль и спазмы в верхней части живота;
- отказ от еды, тошнота, рвота;
- изжога, усиливающаяся при наклонах и физической активности;
- сухость во рту или повышенное слюноотделение;
- вялость, слабость;
- обложенный язык;
- диарея;
- бледность кожи;
- отрыжка, неприятный запах изо рта.

Хронический гастрит развивается постепенно. На начальных этапах симптомы могут отсутствовать или быть слабо выраженными. Клиническая картина часто смазана и включает:
- постепенное снижение аппетита;
- умеренные ноющие боли и тяжесть в животе после еды;
- диспепсические явления (тошнота, изжога, отрыжка);
- общее недомогание, повышенную утомляемость;
- бледность кожи;
- неустойчивый стул.
У многих детей перед появлением характерных симптомов отмечаются нервное напряжение, раздражительность, нарушения сна, головные боли и головокружения.
Характер боли также зависит от формы гастрита. При повышенной кислотности боль возникает на голодный желудок или ночью и стихает после еды. При пониженной кислотности боль появляется сразу после приема пищи, сопровождается чувством распирания и тяжести. Недостаток соляной кислоты ухудшает переваривание, что приводит к повышенному газообразованию и раздражению стенок желудка.
Диагностика гастрита
При жалобах ребенка на боли в животе родителям следует обратиться к врачу. Диагностика у маленьких детей может быть затруднена, так как они не всегда могут точно описать свои ощущения.
Диагноз ставится на основе сбора анамнеза, опроса родителей, клинических проявлений и результатов обследований. Могут быть назначены:
- УЗИ органов брюшной полости для выявления сопутствующих патологий;
- рентгенография желудка;
- эндоскопическое исследование с биопсией (при необходимости);
- электрогастроэнтерография для оценки двигательной функции ЖКТ;
- измерение уровня кислотности желудочного сока (pH-метрия);
- общий и биохимический анализы крови;
- анализы на наличие Helicobacter pylori.
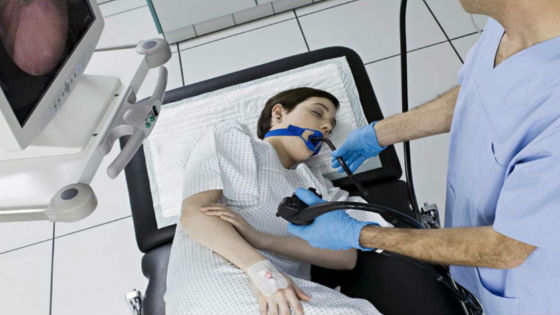
Наиболее информативным методом диагностики является фиброгастродуоденоскопия (ФГДС), которая позволяет визуально оценить состояние слизистой. Однако проведение этой процедуры у детей сопряжено с трудностями. Часто врачи сначала назначают профилактическое лечение и наблюдают за динамикой. Если улучшений нет, это является показанием для проведения эндоскопии.
Лечение гастрита у детей
Тактика лечения зависит от формы заболевания. При своевременной и правильной терапии острого гастрита можно добиться полного выздоровления. Хроническая форма требует длительного поддерживающего лечения, соблюдения диеты и устранения провоцирующих факторов.
Лечение назначает врач-гастроэнтеролог с учетом возраста ребенка, особенностей питания, тяжести и формы гастрита, наличия сопутствующих заболеваний. Самолечение недопустимо, так как может усугубить ситуацию. Для купирования воспаления и восстановления слизистой применяются лекарственные препараты, диета, физиотерапия и санаторно-курортное лечение.
Лечение острого гастрита
В первые дни обострения ребенку показаны постельный режим, покой и воздержание от пищи в течение 12 часов после приступа. Рекомендуется обильное теплое питье небольшими порциями (некрепкий чай, морс, растворы для регидратации).
При необходимости проводится промывание желудка. Из лекарственных средств могут назначаться:
- противорвотные препараты;
- спазмолитики для снятия боли;
- антациды и обволакивающие средства для защиты слизистой;
- антибиотики при инфекционной природе гастрита;
- препараты, снижающие секрецию соляной кислоты;
- адсорбенты для выведения токсинов;
- ферменты для улучшения пищеварения;
- седативные средства;
- витамины для ускорения регенерации слизистой.
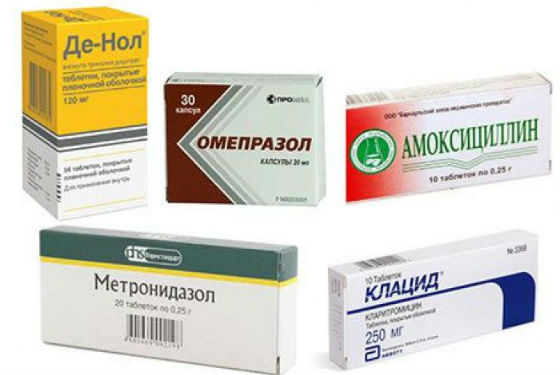
При тяжелом течении может потребоваться госпитализация. Если на фоне рвоты и диареи развивается обезвоживание, проводится инфузионная терапия.
Лечение хронического гастрита
Терапия направлена на профилактику обострений и компенсацию нарушенных функций желудка. Дважды в год проводится противорецидивное лечение. Для контроля состояния ежегодно выполняется эндоскопическое исследование.
Лекарства подбираются с учетом фазы заболевания и типа нарушения секреции. Могут применяться:
- спазмолитики;
- антациды;
- гастропротекторы;
- ферменты;
- антибиотики (при выявлении Helicobacter pylori);
- препараты, стимулирующие или снижающие секрецию желудочного сока;
- пробиотики;
- витамины и минералы;
- средства для восстановления слизистой.
Хороший эффект дают физиотерапевтические процедуры (электрофорез, ультразвук, лазерная терапия), санаторно-курортное лечение и употребление минеральных вод.
Особенности питания при гастрите
Диета играет ключевую роль в лечении и профилактике обострений гастрита. Основной принцип – механическое, термическое и химическое щажение желудка. Ребенок должен питаться регулярно, 5–6 раз в день, небольшими порциями, в одно и то же время. Пищу следует тщательно пережевывать. Блюда готовятся на пару, варятся, тушатся или запекаются.

Разрешенные продукты и блюда
В период обострения пища должна быть кашицеобразной и соответствовать температуре тела. Разрешаются разваренные каши на воде, нежирные бульоны, слизистые супы-пюре, кисель.
В целом, при гастрите детям можно:
- супы на овощных или нежирных мясных бульонах;
- каши (рисовая, гречневая, овсяная) с добавлением сливочного масла;
- нежирное мясо и рыбу в отварном виде или в виде паровых котлет;
- яйца всмятку или паровые омлеты;
- овощные пюре;
- кисломолочные продукты и творожные запеканки;
- сухари;
- молочные каши (при хорошей переносимости);
- картофель, морковь, цветную капусту;
- некислые фрукты;
- вчерашний белый хлеб.
Запрещенные продукты и блюда
Из рациона необходимо исключить:
- копчености, соленья, маринады;
- жирные и жареные блюда;
- острую пищу со специями;
- сдобную выпечку и свежий белый хлеб;
- кондитерские изделия;
- газированные напитки и шоколад;
- свежую белокочанную капусту и грибы.
Строгая диета соблюдается в начале болезни, затем меню постепенно расширяется по мере улучшения состояния.




