Кишечник человека, включая ребенка, населен огромным количеством бактерий, которые играют ключевую роль для здоровья всего организма. Эти микроорганизмы участвуют в синтезе витаминов и аминокислот, регулируют обмен веществ, укрепляют иммунитет, влияют на активность пищеварительных ферментов и способствуют обновлению слизистой оболочки кишечника. В норме баланс смещен в сторону полезных бактерий, таких как бифидобактерии и лактобактерии. Когда это равновесие нарушается, и условно-патогенная флора начинает преобладать, развивается состояние, известное как дисбактериоз кишечника.

Почему возникает дисбактериоз у детей?
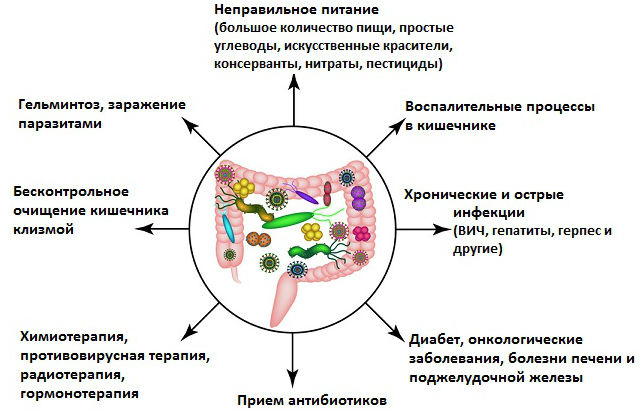
Важно понимать, что дисбактериоз сам по себе не является отдельным заболеванием. Это вторичное состояние, которое возникает как следствие других проблем в организме или под влиянием внешних факторов. Эти факторы приводят к тому, что численность полезных бактерий сокращается, а условно-патогенные микроорганизмы (например, стафилококки, грибки Candida, клебсиелла) начинают активно размножаться.
К основным причинам дисбаланса микрофлоры у детей относятся:
- Перенесенные инфекционные заболевания, особенно кишечные инфекции (сальмонеллез, дизентерия) и частые ОРВИ.
- Длительный или бесконтрольный прием антибиотиков, которые уничтожают не только вредные, но и полезные бактерии.
- Неправильное питание с избытком сладостей, мучного и мяса при недостатке клетчатки (овощей, фруктов, злаков).
- Хронические болезни органов пищеварения (гастрит, панкреатит, холецистит), которые нарушают нормальное переваривание пищи.
- Пищевые аллергии и аллергические дерматиты.
- Наличие паразитов (глистные инвазии).
- Общее снижение иммунной защиты организма.
- Пищевые отравления.
- Психологический стресс, напряженная обстановка в семье или школе.
- Неблагоприятная экологическая обстановка.
Специфические причины у грудных детей
У младенцев формирование микрофлоры имеет свои особенности, и дисбактериоз может быть спровоцирован следующими факторами:
- Осложненное течение беременности или родов у матери.
- Наличие бактериального вагиноза у матери перед родами.
- Недоношенность ребенка.
- Позднее первое прикладывание к груди после рождения.
- Искусственное вскармливание неадаптированными смесями или их частая смена.
- Резкий перевод с грудного молока на смесь.
- Аллергия на белки коровьего молока.
- Неправильный рацион кормящей матери (злоупотребление аллергенными продуктами).
- Слишком раннее, позднее или неправильное введение прикорма.
Интересно, что кишечник плода стерилен. Первое заселение бактериями происходит во время родов и при первом кормлении грудью. Именно материнское молоко содержит вещества, которые помогают росту полезных бифидо- и лактобактерий, формируя здоровую микрофлору.
Классификация и степени тяжести дисбактериоза
Врачи различают несколько степеней тяжести дисбактериоза, в зависимости от того, насколько нарушен баланс микрофлоры:
I степень (компенсированная) – самая легкая форма. Полезная микрофлора еще преобладает, а количество условно-патогенных микроорганизмов незначительно.
II степень (субкомпенсированная) – количество полезных и условно-патогенных бактерий становится примерно равным. Начинают появляться первые симптомы.
III степень – ситуация ухудшается: вредные бактерии начинают преобладать, а численность бифидо- и лактобактерий критически снижается.
IV степень (декомпенсированная) – самая тяжелая форма, характеризующаяся почти полным вытеснением полезной микрофлоры патогенной.
Также дисбактериоз классифицируют по типу преобладающего микроба: стафилококковый, протейный, кандидозный (грибковый) и другие.
Особый случай: транзиторный дисбактериоз у новорожденных
В первую неделю жизни у многих младенцев наблюдается так называемый транзиторный (временный) дисбактериоз. Это связано с процессом адаптации, когда в кишечник попадают разные бактерии. Обычно к концу второй недели, благодаря грудному молоку, полезная микрофлора берет верх, и состояние нормализуется без лечения.
Как распознать дисбактериоз: симптомы у детей
Нарушение баланса микрофлоры приводит к сбоям в пищеварении, процессах гниения и брожения, а также ослабляет иммунитет. Симптомы дисбактериоза часто схожи с признаками других болезней ЖКТ, поэтому для точного диагноза нужен врач.
Тревожные сигналы, на которые стоит обратить внимание:
- Нестабильный стул: запоры чередуются с поносами.
- Вздутие живота, метеоризм и боли через 1.5-2 часа после еды.
- Кишечные колики, особенно у младенцев.
- Тошнота, отрыжка, изжога.
- Изменения в кале: наличие слизи, пены, непереваренных кусочков пищи, зеленоватый оттенок, неприятный гнилостный или кислый запах.
- Снижение аппетита.
- Развитие или обострение аллергических реакций (кожная сыпь, атопический дерматит).
- Признаки нехватки витаминов: сухость кожи, ломкость ногтей, кровоточивость десен.
- Неприятный запах изо рта.
У грудничков к этим симптомам часто добавляются частые и обильные срыгивания, рвота, урчание в животе. Малыш становится беспокойным, плохо спит, поджимает ножки к животу и может отставать в наборе веса.
В легких случаях дисбактериоз может протекать почти бессимптомно, а в тяжелых – сопровождаться повышением температуры и воспалительными процессами.
Диагностика: какие анализы может назначить врач
Поскольку симптомы неспецифичны, важно отличить дисбактериоз от других заболеваний (гастрита, колита, энтерита). При появлении жалоб врач может порекомендовать комплексное обследование.
Методы диагностики включают:
- Копрограмма – общий анализ кала, оценивающий переваривающую функцию кишечника.
- Бактериологический посев кала – выявляет состав и соотношение микрофлоры. Однако многие специалисты, включая доктора Комаровского, считают этот анализ малоинформативным для постановки диагноза, так как он отражает флору только просвета кишечника, а не пристеночную, и понятие «нормы» здесь очень относительно.
- УЗИ органов брюшной полости – для исключения структурных патологий.
- Дыхательные тесты (например, водородный) – помогают оценить состояние микрофлоры тонкого кишечника.
- Инструментальные исследования (ФГДС) с забором содержимого или соскоба для анализа – наиболее точный, но сложный метод.
- Анализы для исключения глистных инвазий и оценки общего состояния (биохимия крови).
Современные подходы к лечению дисбактериоза
Главный принцип лечения – не просто «заселить» кишечник полезными бактериями, а в первую очередь устранить причину, которая привела к дисбалансу. Без этого любые меры будут временными.
Основные группы препаратов, используемых для коррекции микрофлоры:
- Пробиотики – это живые микроорганизмы (лакто-, бифидобактерии) или их метаболиты. Они помогают восстановить популяцию полезных бактерий.
- Пребиотики – это не перевариваемые компоненты пищи (пищевые волокна, лактулоза), которые служат «пищей» для роста собственной полезной микрофлоры.
- Синбиотики – комбинированные препараты, содержащие и пробиотики, и пребиотики для комплексного действия.
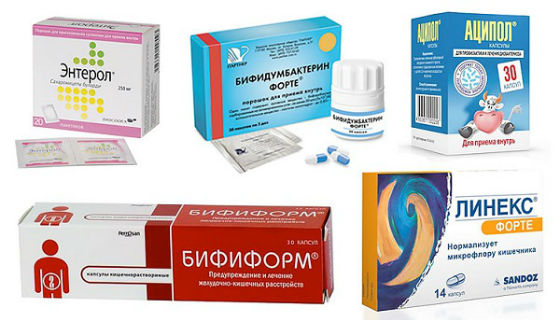
Среди популярных средств для детей: Линекс, Бифиформ, Аципол, Энтерол, Бифидумбактерин и другие. Они выпускаются в удобных для детей формах: каплях, порошках, капсулах.
Стоит отметить, что эффективность пробиотиков в медицинском сообществе обсуждается. Одни врачи считают их действие доказанным, другие – недостаточно изученным. Однако их относительная безопасность позволяет широко применять их в педиатрической практике.
Роль диеты в восстановлении микрофлоры
Коррекция питания – это фундаментальная часть лечения дисбактериоза, которая часто важнее приема лекарств.
Для грудничков: идеально – продолжать грудное вскармливание. Если ребенок на искусственном вскармливании, вместе с педиатром подбирают смесь с пробиотиками. При введенном прикорме полезны кисломолочные продукты (детский кефир, йогурт).
Для детей постарше рацион должен включать:
- Кисломолочные продукты (наринэ, бифидок, йогурты без добавок).
- Овощи и фрукты, богатые клетчаткой: кабачки, тыква, морковь, яблоки, свекла.
- Цельнозерновые каши (гречневая, овсяная, кукурузная).
- Компоты из сухофруктов, свежевыжатые соки (разбавленные).
Клетчатка – это основной «субстрат» для питания полезных бактерий, поэтому ее должно быть достаточно.
Из рациона необходимо исключить:
- Сладости, сдобную выпечку, белый хлеб.
- Жареную, жирную и острую пищу.
- Копчености, колбасы, маринады.
- Фаст-фуд, чипсы, сухарики.
- Газированные сладкие напитки.
- Продукты с искусственными красителями и консервантами.

Профилактика дисбактериоза: с чего начать
Лучшая профилактика начинается еще до рождения ребенка:
- Будущей маме важно вести здоровый образ жизни, правильно питаться, санировать очаги хронической инфекции (особенно в полости рта и мочеполовой сфере).
- Обязательно раннее прикладывание к груди в первые 30 минут после родов.
- Грудное вскармливание – золотой стандарт профилактики. Материнское молоко содержит уникальные пребиотики (олигосахариды) и защитные факторы.
- Кормящей матери нужно придерживаться сбалансированной диеты.
- Прикорм следует вводить своевременно и постепенно. Доктор Комаровский рекомендует начинать с кисломолочных продуктов.
- Важно избегать бесконтрольного приема антибиотиков и лечить любые заболевания только под наблюдением врача.


