 Человеческий организм способен крайне остро и стремительно реагировать на проникновение аллергена. Наиболее опасной и тяжелой формой такой реакции считается анафилаксия. Ни один другой ответ на аллерген не развивается с такой скоростью и не протекает настолько тяжело. Врачебная практика показывает, что даже знание этиологии, патогенеза и клинической картины анафилактического шока не всегда позволяет своевременно его распознать, что грозит серьезными последствиями для пациента. Нередко эту аллергическую реакцию ошибочно принимают за другие заболевания со схожими симптомами.
Человеческий организм способен крайне остро и стремительно реагировать на проникновение аллергена. Наиболее опасной и тяжелой формой такой реакции считается анафилаксия. Ни один другой ответ на аллерген не развивается с такой скоростью и не протекает настолько тяжело. Врачебная практика показывает, что даже знание этиологии, патогенеза и клинической картины анафилактического шока не всегда позволяет своевременно его распознать, что грозит серьезными последствиями для пациента. Нередко эту аллергическую реакцию ошибочно принимают за другие заболевания со схожими симптомами.
В этой статье подробно рассматривается, что представляет собой анафилактический шок, каковы его причины, механизм развития, клинические проявления и методы лечения. Также приведены четкие инструкции по оказанию доврачебной помощи при внезапном возникновении этой острой аллергической реакции.
Анафилаксия может возникнуть у людей любого возраста, но наиболее часто она встречается в среднем возрасте (от 20 до 50 лет). Анафилактический шок возможен и у детей, особенно при наследственной предрасположенности или если у ребенка ранее уже наблюдались аллергические проявления.
В переводе с греческого «анафилаксия» означает «беззащитность». Клиническая картина этого состояния такова, что оно несет прямую угрозу жизни, поэтому проблема лекарственной и иной анафилаксии крайне актуальна.
С научной точки зрения, анафилактический шок — это острая, генерализованная, немедленная аллергическая реакция организма на повторное введение аллергена. В результате происходит массивный выброс биологически активных веществ, которые угрожают жизни, вызывая нарушения в работе жизненно важных органов и систем.
Анафилактический шок опасен и непредсказуем, поэтому врачи должны досконально знать его этиологию, патогенез, клинику и принципы лечения.
Причины и механизм развития анафилактического шока
Людям, склонным к аллергии, и медицинским работникам необходимо понимать причины и механизм развития анафилактического шока, так как это тяжелейшая реакция, требующая оказания помощи в первые же секунды.
Механизм развития (патогенез) заключается в следующем: при первом попадании аллергена (антигена) в организм происходит сенсибилизация — выработка антител. Часть этих антител фиксируется на поверхности специальных клеток (тучных клеток, базофилов). При повторном контакте с тем же веществом аллерген связывается с антителами, что приводит к разрушению клеток и массивному выбросу в кровь биологически активных веществ: гистамина, брадикинина, серотонина и других. Эти вещества вызывают спазм гладкой мускулатуры (особенно бронхов), резкое расширение сосудов и повышение проницаемости их стенок, что приводит к падению артериального давления и отеку тканей. При наследственной форме аллергии (атопии) шок может развиться и при первом контакте с аллергеном.
Основные причины анафилаксии:
Наиболее распространенными триггерами являются:
- Лекарственные препараты: Чаще всего реакцию вызывают антибиотики пенициллинового ряда и цефалоспорины (риск перекрестной реакции). Также опасны стрептомицин, ванкомицин, сульфаниламиды, некоторые противогрибковые средства, гормоны (инсулин, АКТГ), ферменты, миорелаксанты, рентгеноконтрастные вещества.
- Яды насекомых: Укусы пчел, ос, шершней.
- Пищевые продукты: Орехи (особенно арахис), рыба и морепродукты, молоко, яйца, соя, пшеница, некоторые фрукты (киви) и семена (кунжут). Реакцию может спровоцировать прием пищи перед физической нагрузкой.
- Латекс.
- Чужеродные белки: Сыворотки (противостолбнячная, противодифтерийная), вакцины, компоненты крови.
У детей частыми причинами являются антибиотики и препараты крови. Важно отметить, что у медицинских работников с профессиональной сенсибилизацией или у детей, чьи матери получали препарат во время беременности или лактации, реакция может возникнуть и при первом введении лекарства.
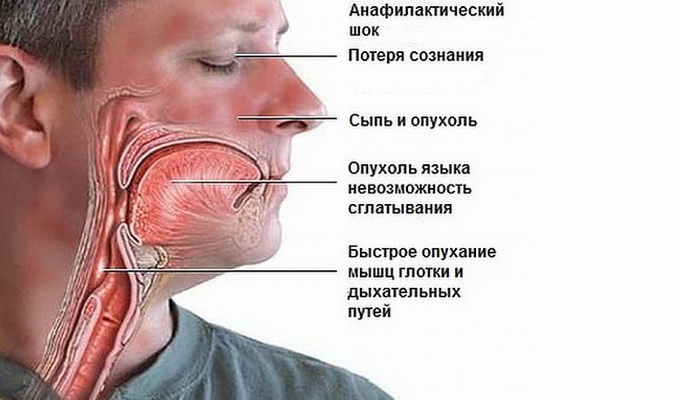
Клиническая картина и симптомы анафилактического шока
Симптомы анафилактического шока разнообразны и могут затрагивать различные системы органов. Они обычно развиваются в течение нескольких секунд или минут после контакта с аллергеном.
Ранние признаки и общие проявления:
- Кожные: Зуд, жжение, чувство жара, покраснение, крапивница, отек Квинке (отек губ, век, лица, шеи).
- Респираторные: Заложенность носа, чихание, першение в горле, осиплость голоса, лающий кашель, чувство сдавления в груди, одышка, свистящее дыхание (бронхоспазм), отек гортани с угрозой удушья.
- Сердечно-сосудистые: Резкая слабость, головокружение, учащенное сердцебиение (тахикардия) или, наоборот, замедление пульса (брадикардия), падение артериального давления вплоть до коллапса, нитевидный пульс, потеря сознания.
- Желудочно-кишечные: Тошнота, рвота, спастические боли в животе, диарея.
- Неврологические: Чувство страха, беспокойство, головная боль, судороги.
- Общие: Холодный липкий пот, цианоз (посинение) губ.
Чем быстрее развивается симптоматика, тем тяжелее обычно протекает шок. Возможна двухфазная реакция, когда после временного улучшения состояния наступает повторное ухудшение.
Формы анафилактического шока
В зависимости от того, какая система органов страдает больше всего, выделяют несколько клинических форм:
- Типичная: Сочетание кожных, респираторных и сердечно-сосудистых нарушений.
- Асфиксическая (респираторная): На первый план выходят симптомы удушья из-за отека гортани и/или бронхоспазма.
- Гемодинамическая (сердечно-сосудистая): Преобладает резкое падение артериального давления, коллапс, нарушения сердечного ритма.
- Церебральная: Доминируют симптомы со стороны нервной системы: сильная головная боль, судороги, потеря сознания, что может имитировать инсульт.
- Абдоминальная: Проявляется симптомами «острого живота» (сильные боли, напряжение мышц), что может привести к ошибочной диагностике хирургической патологии.
Степени тяжести:
- Легкая: Головокружение, зуд, крапивница, небольшое снижение давления. Сознание сохранено.
- Средней тяжести: Выраженная слабость, тошнота, нарушения зрения и слуха, бледность, холодный пот, тахикардия, значительное падение АД, затрудненное дыхание. Возможна кратковременная потеря сознания.
- Тяжелая: Молниеносное развитие коллапса, потеря сознания, судороги, непроизвольное мочеиспускание и дефекация, остановка дыхания и сердечной деятельности. Высокий риск летального исхода.
Особенности у детей
У детей первые признаки могут включать беспокойство, чувство страха, покалывание вокруг рта, генерализованное покраснение кожи, зуд. Быстро присоединяются респираторные симптомы (осиплость, кашель, одышка), боли в животе, рвота, диарея. Затем развивается бледность, холодный пот, падение давления, возможна остановка дыхания и сердца. Действовать необходимо незамедлительно.
Неотложная помощь при анафилактическом шоке
Алгоритм доврачебной помощи (если пострадавший в сознании):
- Немедленно прекратить контакт с аллергеном (прекратить введение лекарства, удалить жало).
- Уложить человека на спину, приподнять ноги для улучшения притока крови к сердцу и головному мозгу. Голову повернуть набок для предотвращения аспирации рвотных масс.
- Наложить жгут (если это возможно) выше места инъекции или укуса на 20-30 минут, не пережимая артерии.
- К месту укуса/инъекции приложить лед или холодный компресс.
- Обеспечить приток свежего воздуха, расстегнуть стесняющую одежду.
- Если состояние позволяет, дать антигистаминный препарат (супрастин, тавегил, цетиризин).
- Немедленно вызвать скорую медицинскую помощь (или реанимационную бригаду).
Что делать НЕЛЬЗЯ: Оставлять человека одного, давать пить, подкладывать под голову подушку (это ухудшит кровоснабжение мозга), применять грелки.
Врачебная неотложная помощь (алгоритм):
Медицинская помощь оказывается на месте и по пути в стационар. Основные действия:
- Адреналин (Эпинефрин) — препарат первой линии. Вводится внутримышечно (чаще в среднюю треть наружной поверхности бедра) в дозе 0.3-0.5 мл 0.1% раствора взрослым. При необходимости инъекции повторяют каждые 5-15 минут. При неэффективности и наличии навыков — внутривенно капельно.
- Обеспечение проходимости дыхательных путей: ингаляция кислорода, при отеке гортани — интубация или коникотомия.
- Внутривенное введение глюкокортикостероидов (преднизолон, дексаметазон, гидрокортизон) для подавления аллергической реакции.
- Внутривенное введение солевых растворов (физиологический раствор, полиглюкин) для восполнения объема циркулирующей крови и повышения давления.
- При бронхоспазме — ингаляции сальбутамола, внутривенное введение эуфиллина.
- При стойком падении давления — введение вазопрессоров (дофамин, норадреналин).
- Введение антигистаминных препаратов (после стабилизации гемодинамики).
Все пациенты, перенесшие анафилактический шок, подлежат обязательной госпитализации в реанимационное отделение для наблюдения и лечения поздних осложнений.
Диагностика и профилактика
Диагноз ставится на основании типичной клинической картины, развившейся после контакта с вероятным аллергеном. Лабораторная диагностика в остром периоде вторична.
Профилактика является ключевым моментом:
- Тщательный сбор аллергологического анамнеза перед назначением любых препаратов или исследований.
- Маркировка медицинской документации пациентов с указанием всех известных аллергий.
- Проведение кожных проб с осторожностью и только в условиях, готовых к оказанию неотложной помощи.
- Наличие в каждом процедурном кабинете, стоматологическом и косметологическом кабинете «противошоковой укладки» с адреналином, глюкокортикоидами, антигистаминными препаратами и средствами для инфузий.
- Обучение пациентов с тяжелыми аллергиями правилам самопомощи и ношению с собой автоинжектора с адреналином.
- Наблюдение у врача-аллерголога после перенесенного эпизода анафилаксии для выявления причинного аллергена и разработки индивидуального плана профилактики.
Своевременное распознавание, немедленное начало лечения и грамотная профилактика — залог спасения жизни при анафилактическом шоке.

