Желтушное окрашивание кожи и слизистых оболочек — очень распространенное явление у младенцев в первые дни жизни, встречающееся более чем у половины доношенных и у подавляющего большинства недоношенных детей. Несмотря на то, что в большинстве случаев это состояние является физиологической нормой и проходит самостоятельно, оно всегда вызывает закономерное беспокойство у родителей. Ключевая задача — научиться различать безопасные формы желтухи, не требующие вмешательства, и патологические, при которых необходима срочная медицинская помощь. Их симптомы и течение кардинально отличаются.
Какие бывают виды желтухи у новорожденных?
Желтуха у младенцев классифицируется по разным признакам: она может быть наследственной или приобретенной, но самое важное разделение — на физиологическую и патологическую. Физиологическая форма встречается в подавляющем большинстве случаев (до 70%) и связана с естественной адаптацией организма к новым условиям. Однако даже при ней необходим контроль, так как длительное повышение уровня билирубина — токсичного продукта распада гемоглобина — может негативно повлиять на клетки головного мозга.
Физиологическая (неопасная) желтуха: причины и виды
Это состояние считается вариантом нормы и подразделяется на несколько типов в зависимости от причины:
- Наследственная, например, при синдроме Жильбера, который связан с генетически обусловленной особенностью работы печени.
- Прегнановая (желтуха грудного молока), возникающая из-за влияния гормонов материнского молока.
- Медикаментозная, которая может развиться на фоне приема некоторых лекарств матерью или ребенком (например, левомицетина или высоких доз витамина К).
Важно знать: Нормы содержания билирубина в крови различаются у детей, родившихся в срок, и у недоношенных малышей.
Неонатальная желтуха
Это самый частый вид. Его причина кроется в естественной перестройке организма новорожденного. В утробе матери ребенок использовал фетальный гемоглобин для переноса кислорода. После рождения он начинает разрушаться, заменяясь на «взрослый» гемоглобин. Продуктом этого распада и является билирубин. Печень новорожденного, чьи ферментные системы еще незрелы, не всегда успевает быстро переработать и вывести большое количество билирубина, что и приводит к его накоплению и желтушному окрашиванию тканей.

Это не болезнь, а транзиторное (временное) состояние. Оно не требует активного лечения, но нуждается в наблюдении педиатра и регулярном контроле уровня билирубина, чтобы не допустить его опасного повышения.
Прегнановая желтуха (желтуха грудного вскармливания)
Развивается у небольшого процента младенцев на первой-второй неделе жизни и может сохраняться до 1,5 месяцев. Считается, что ее вызывает наличие в грудном молоке материнских гормонов (эстрогенов), которые временно блокируют работу печеночных ферментов ребенка.
Состояние малыша при этом не страдает: он хорошо ест, спит, прибавляет в весе. Такая желтуха не опасна и проходит сама по мере выведения гормонов из организма. Врачи лишь контролируют уровень билирубина.
Крайне важный момент: Распространенная ошибка — прекращение грудного вскармливания из-за страха перед желтухой. Делать этого не нужно. Польза материнского молока несопоставимо выше, а желтуха пройдет самостоятельно, когда организм ребенка адаптируется.
Патологические формы желтухи: причины и опасные симптомы
В отличие от физиологической, патологическая желтуха всегда является симптомом какого-либо заболевания или нарушения и не может пройти сама. Причины могут быть самыми разными:
- Внутриутробные инфекции (вирусные гепатиты, герпес, цитомегаловирус, токсоплазмоз).
- Генетические нарушения обмена веществ.
- Механические повреждения печени или желчных путей во время родов.
- Врожденные аномалии развития внутренних органов.
- Резус- или групповая несовместимость крови матери и ребенка.
Каждое из этих состояний требует своевременной диагностики и специфического лечения, так как несет прямую угрозу здоровью малыша.
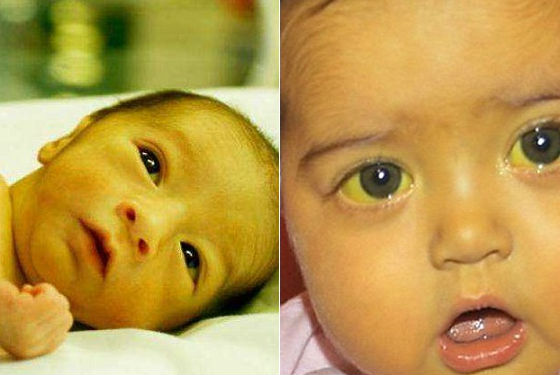
Гемолитическая желтуха
Чаще всего причина — иммунный конфликт из-за несовместимости резус-фактора (у резус-отрицательной матери и резус-положительного ребенка) или группы крови (чаще при I группе у матери и II/III у отца). Организм матери воспринимает эритроциты ребенка как чужеродные и вырабатывает против них антитела, которые разрушают красные кровяные клетки плода. Это приводит к массивному выбросу билирубина.
Тяжелая форма проявляется очень рано, в первые часы жизни, интенсивным пожелтением кожи. Уровень билирубина растет стремительно. Без экстренной помощи (например, заменного переливания крови) высок риск развития самой опасной формы — ядерной желтухи.
Видео: Гемолитическая болезнь новорожденного и способы ее предотвращения
Механическая (обтурационная) желтуха
Возникает из-за физического препятствия оттоку желчи из печени. Причины: врожденные пороки развития желчных протоков (атрезия), сгущение желчи, кисты или опухоли, сдавливающие протоки.
Характерные признаки: насыщенный желто-зеленый или оливковый оттенок кожи, увеличенная и плотная печень, обесцвеченный (белый или серый) стул и темная, «пивного» цвета моча. Обычно проявляется на второй неделе жизни. Часто требует хирургического лечения.
Желтуха при эндокринных и метаболических нарушениях
Может быть симптомом врожденного гипотиреоза (дефицита гормонов щитовидной железы). Помимо затяжной желтухи (до 3 месяцев), у ребенка наблюдаются вялость, низкое давление, запоры, отеки, грубый голос. Своевременная гормональная терапия позволяет нормализовать состояние.
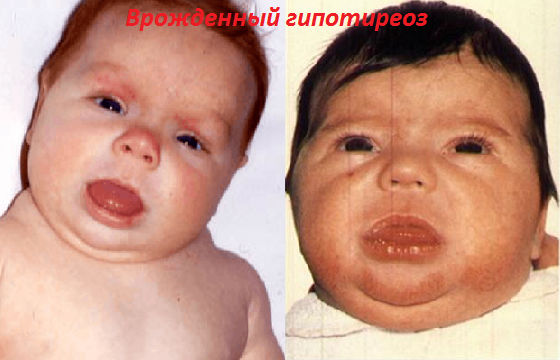
Также желтуха встречается при сахарном диабете у матери и связанной с ним гипогликемии у ребенка, при некоторых наследственных болезнях обмена.
Ядерная желтуха (билирубиновая энцефалопатия)
Самое грозное осложнение, возникающее при проникновении токсичного непрямого билирубина в ядра головного мозга. Это состояние угрожает жизни и ведет к необратимым неврологическим последствиям.
Тревожные симптомы: выраженная вялость и сонливость, сменяющиеся пронзительным монотонным криком, запрокидывание головы, напряжение мышц, судороги, угнетение сосательного рефлекса, рвота. После временной стабилизации на 2-3 месяце жизни проявляются тяжелые последствия: детский церебральный паралич, глухота, эпилепсия, задержка развития.
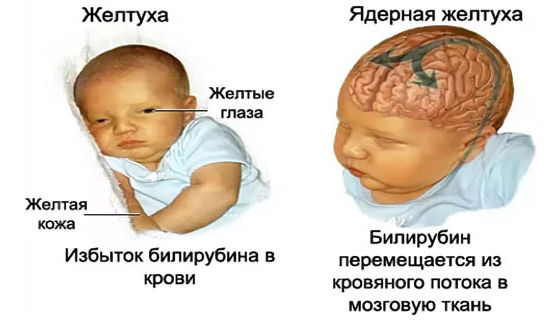
Как распознать желтуху: общие и специфические симптомы
Основной видимый признак — желтушность кожи, слизистых и склер глаз. Однако по характеру этого симптома и сопутствующим проявлениям можно заподозрить тип желтухи.
При физиологической желтухе: окрашивание появляется на 2-3 сутки, усиливается к 4-5 дню, распространяется сверху вниз (обычно не ниже пупка). Общее состояние ребенка хорошее. Печень и селезенка не увеличены, стул и моча обычного цвета. Проходит за 1-2 недели.
У недоношенных детей желтуха возникает раньше, длится дольше (до 3 недель), а риск осложнений из-за незрелости систем выведения выше.
При патологических формах: желтуха может появиться в первые сутки или, наоборот, через неделю после рождения; оттенок кожи часто более интенсивный, лимонный, зеленоватый или оранжевый. Всегда присутствуют другие тревожные симптомы: вялость, отказ от еды, изменения цвета мочи и стула, увеличение органов.
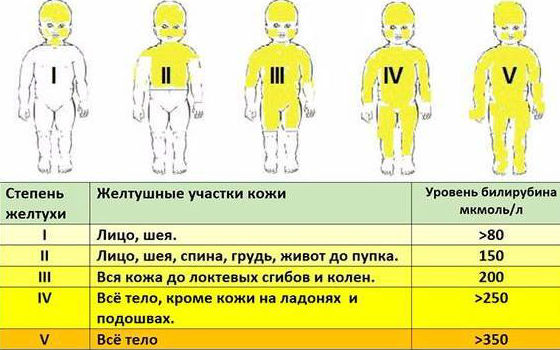
| Степень желтухи | Зона распространения | Уровень билирубина (приблизительно) | Тактика действий |
| 1 степень | Лицо и шея | до 200 мкмоль/л | Наблюдение, частое кормление |
| 2 степень | Тело до пупка | 200-250 мкмоль/л | Усиленное наблюдение, контроль анализов |
| 3 степень | Тело до коленей | 250-300 мкмоль/л | Госпитализация для обследования |
| 4 степень | Все тело, кроме ладоней и подошв | выше 300 мкмоль/л | Срочная госпитализация и лечение |
| 5 степень (тотальная) | Все тело полностью | критически высокий | Экстренная интенсивная терапия |
Диагностика: какие анализы нужны?
При появлении желтухи врач назначает комплекс обследований для определения ее вида и причины:
- Анализ крови на билирубин (общий, прямой и непрямой) — ключевое исследование.
- Определение группы крови и резус-фактора ребенка и родителей.
- Общие клинические анализы крови и мочи.
- УЗИ органов брюшной полости (печени, желчного пузыря, селезенки) для выявления аномалий строения.
- Консультация матери о течении беременности, принимаемых лекарствах, хронических заболеваниях.
Принципы лечения желтухи у новорожденных
Методы терапии кардинально различаются в зависимости от причины желтухи и могут включать противовирусные, антибактериальные, иммунные, дезинтоксикационные или хирургические подходы.
При физиологической желтухе основное лечение — естественное:
- Частое кормление по требованию (каждые 1-1.5 часа). Грудное молоко и вода помогают выводить билирубин.
- Фототерапия (светолечение). Ребенка помещают под специальную лампу синего света, под воздействием которого токсичный билирубин превращается в водорастворимую форму и выводится с мочой и калом. В домашних условиях полезны непрямые солнечные ванны.
- Иногда назначают сорбенты (активированный уголь, «Энтеросгель») для связывания билирубина в кишечнике.
При патологических формах лечение направлено на устранение причины:
- При гемолитической болезни может потребоваться заменное переливание крови для быстрого удаления антител и токсичного билирубина.
- При механической желтухе — срочное хирургическое вмешательство.
- При инфекциях — противовирусная или антибактериальная терапия.
- При гипотиреозе — пожизненная заместительная гормональная терапия.
Главное правило для родителей: любая желтуха, выходящая за рамки легкой физиологической (раннее появление, быстрое нарастание, ухудшение состояния ребенка, изменение цвета выделений), требует немедленного обращения к врачу для точной диагностики и своевременного лечения.



