 Системная склеродермия представляет собой хроническое аутоиммунное заболевание, которое затрагивает не только кожные покровы, но и глубокие структуры организма. Патологический процесс приводит к уплотнению и рубцеванию соединительной ткани, что негативно сказывается на состоянии кровеносных сосудов, печени, почек и сердечной мышцы. Болезнь развивается постепенно, захватывая новые участки тела. Среди провоцирующих факторов специалисты выделяют сильные стрессы, эмоциональные потрясения, переохлаждение и перенесенные вирусные инфекции. Статистика показывает, что системная склеродермия чаще диагностируется у женщин, однако у мужчин заболевание нередко протекает тяжелее, с более выраженным поражением внутренних органов.
Системная склеродермия представляет собой хроническое аутоиммунное заболевание, которое затрагивает не только кожные покровы, но и глубокие структуры организма. Патологический процесс приводит к уплотнению и рубцеванию соединительной ткани, что негативно сказывается на состоянии кровеносных сосудов, печени, почек и сердечной мышцы. Болезнь развивается постепенно, захватывая новые участки тела. Среди провоцирующих факторов специалисты выделяют сильные стрессы, эмоциональные потрясения, переохлаждение и перенесенные вирусные инфекции. Статистика показывает, что системная склеродермия чаще диагностируется у женщин, однако у мужчин заболевание нередко протекает тяжелее, с более выраженным поражением внутренних органов.
Хронический характер болезни требует постоянного врачебного контроля. Пациентам необходимо регулярно проходить обследования в соответствии с современными клиническими рекомендациями и получать поддерживающую терапию для сдерживания прогрессирования заболевания.
Причины и предрасполагающие факторы
Системная склеродермия относится к группе диффузных заболеваний соединительной ткани. Её ключевые проявления — это быстро прогрессирующее уплотнение и рубцевание кожи, поражение внутренних органов и сосудистые нарушения, связанные с ухудшением проходимости сосудов.
Точные причины развития болезни до конца не изучены. Ученые предполагают, что в основе лежит сложное взаимодействие генетической предрасположенности и факторов внешней среды, среди которых определенную роль могут играть вирусные инфекции. К предрасполагающим условиям, способным запустить или усугубить патологический процесс, относят длительное воздействие холода, вибрации, травмы, контакт с некоторыми химическими веществами, эндокринные нарушения и аллергические реакции.
Кожные проявления: стадии и формы
Поражение кожи является одним из ведущих и наиболее заметных симптомов системной склеродермии. Этот процесс проходит три последовательные стадии: плотный отек, уплотнение (индурация) и атрофия. Наиболее часто изменения затрагивают кожу лица и кистей рук.
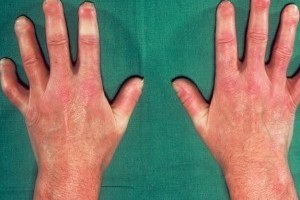
Вначале возникает плотный, часто болезненный отек в области кистей, из-за которого пальцы приобретают характерный «сосискообразный» вид. Затем кожа уплотняется, теряет эластичность. На лице это проявляется так называемой «маскообразностью»: сглаживаются морщины и складки, мимика становится бедной, лицо выглядит застывшим. Кожные покровы приобретают пятнистую окраску с чередованием участков гипер- и депигментации, становится заметным сосудистый рисунок («сосудистые звездочки» на лице, груди, губах).
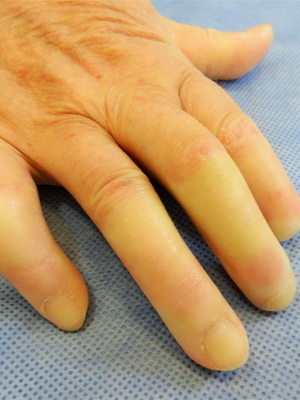
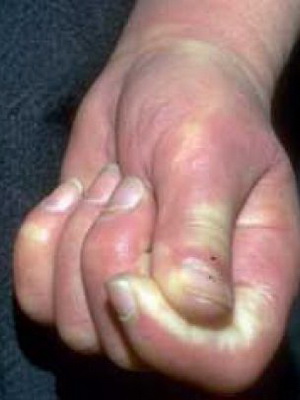
На стадии атрофии кожа становится тонкой, неестественно блестящей и натянутой. Черты лица заостряются: нос напоминает «птичий клюв», вокруг рта формируются радиальные складки, что затрудняет его полное открывание. На кистях наблюдается ограничение разгибания пальцев (сгибательные контрактуры), укорочение ногтевых фаланг, деформация ногтей, могут появляться трофические язвы. При поражении кожи груди пациенты часто жалуются на ощущение сдавливающего «корсета». В редких, тяжелых случаях возникает тотальное поражение кожи туловища и конечностей, приводящее к выраженному истощению.
В зависимости от распространенности процесса выделяют две основные формы: ограниченную (поражение затрагивает только кисти и лицо) и диффузную, или распространенную (в процесс вовлекаются руки, ноги, лицо и туловище). Заболевание может сочетаться с другими аутоиммунными патологиями, например, с синдромом Шегрена, который характеризуется сухостью слизистых оболочек.
Посмотрите, как выглядит системная склеродермия на фото, где показаны признаки внешнего повреждения кожи:
Клинические синдромы и поражение органов
Диагностика системной склеродермии основывается на выявлении характерных синдромов, которые отражают системный характер заболевания.
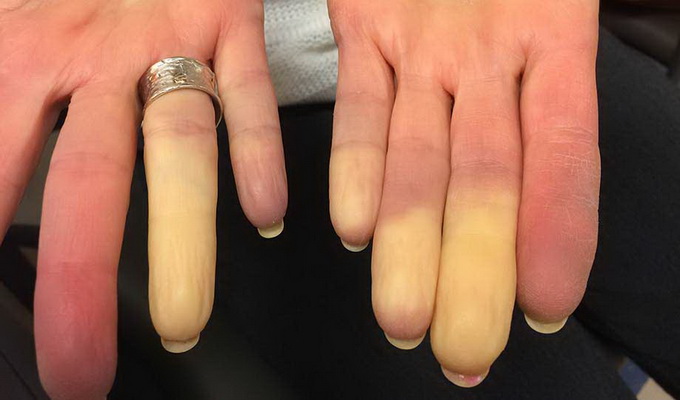
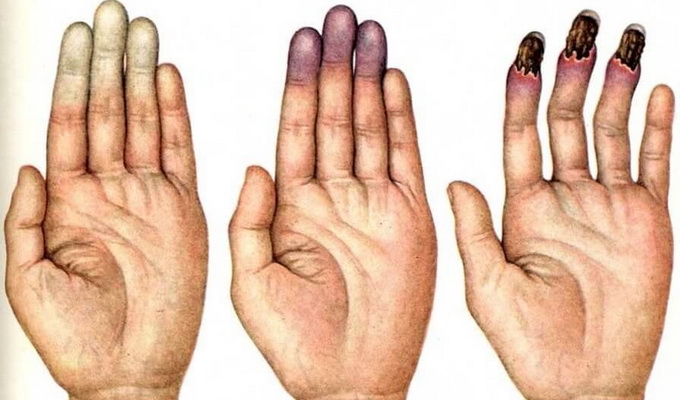
Синдром Рейно — это частый и ранний признак. Он проявляется приступообразным спазмом мелких сосудов в ответ на холод или стресс. Во время приступа пальцы рук (реже ног), кончик носа, языка или губы резко бледнеют и холодеют, возникает чувство онемения или «ползания мурашек». После окончания спазма наступает фаза реактивного покраснения (гиперемии) с ощущением жара, пульсации и боли.
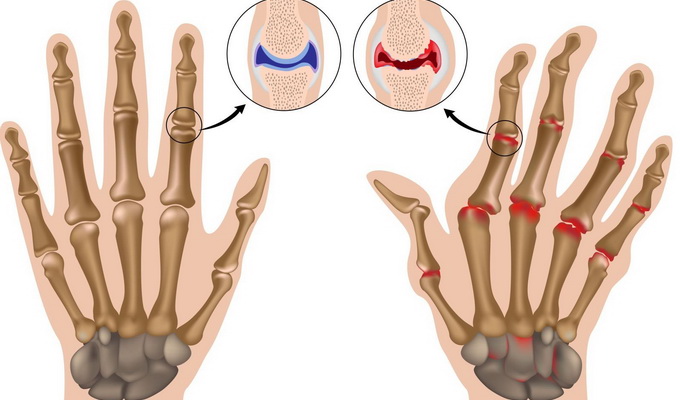
Суставной синдром может иметь несколько вариантов течения:
- Артралгии: разлитые, нелокализованные боли в суставах (чаще кистей, коленных, локтевых), сопровождающиеся умеренным ограничением движений и утренней скованностью.
- Склеродермический артрит: может протекать в двух формах. Первая характеризуется умеренным отеком, болью и скованностью с ранним формированием тугоподвижности. Вторая форма более агрессивна, с выраженным болевым синдромом, отеком и в итоге приводит к деформациям суставов, напоминая ревматоидный артрит.
- Поражение околосуставных тканей: воспаление сухожилий, сухожильных влагалищ и суставных сумок, иногда с образованием подкожных узелков.
Поражение мышц проявляется мышечной слабостью, болями и ощущением скованности. Возможно сочетание с симптомами дерматомиозита.
Поражение костей ведет к остеолизу (рассасыванию) концевых фаланг пальцев, что вызывает их укорочение.
Кальциноз — отложение солей кальция в мягких тканях, преимущественно в области пальцев и вокруг суставов, что видно как белые узелки под кожей или на рентгене.
Поражение желудочно-кишечного тракта. Наиболее часто страдает пищевод: нарушается его моторика, что приводит к затруднению глотания, срыгиванию, может развиться сужение (стриктура) или язвы. Поражение кишечника проявляется воспалительными изменениями, запорами и риском развития непроходимости.
Поражение органов дыхания: интерстициальный фиброз легких (образование рубцовой ткани), что приводит к одышке и снижению функции легких.
Поражение сердечно-сосудистой системы: кардиосклероз (рубцевание сердечной мышцы), аритмии, нарушения проводимости и сердечная недостаточность.
Поражение нервной системы: нейропатии с болями и нарушениями чувствительности в конечностях.
Поражение эндокринной системы: чаще всего нарушается функция щитовидной железы (гипо- или гипертиреоз), возможны надпочечниковая недостаточность, гипогонадизм и сахарный диабет.
Общие проявления: для заболевания характерна значительная потеря веса, а в тяжелых случаях — кахексия (крайнее истощение).
Классификация: течение, стадии и активность
Классификация системной склеродермии помогает определить тактику лечения и прогноз. Выделяют следующие варианты течения:
- Острое течение: быстрое (в течение года) прогрессирование с поражением всех внутренних органов и выраженными воспалительными изменениями в анализах.
- Подострое течение: присутствует развернутая клиническая картина с поражением кожи, суставов, синдромом Рейно и умеренным вовлечением внутренних органов.
- Хроническое течение: медленное развитие (в течение многих лет). Доминируют синдром Рейно, умеренное уплотнение кожи, поражение пищевода и легких. Изменения кожи могут долгое время быть единственным симптомом. Лабораторные показатели часто в норме.
По стадии развития процесса:
- Начальная стадия: проявляется синдромом Рейно, болями в суставах, зябкостью, частыми простудными заболеваниями. Лечение на этой стадии наиболее эффективно и может привести к длительной ремиссии.
- Развернутая стадия: характеризуется полным набором клинических симптомов.
- Терминальная (конечная) стадия: сопровождается тяжелыми, необратимыми изменениями во внутренних органах, выраженным истощением. Прогноз неблагоприятный, лечение малоэффективно.
Степени активности заболевания:
- Минимальная: синдром Рейно, СОЭ менее 20 мм/ч.
- Умеренная: суставной синдром, фиброзные изменения в сердце и легких, СОЭ 20-35 мм/ч.
- Максимальная: лихорадка, полиартрит, тяжелое поражение сердца и почек, СОЭ более 35 мм/ч.
Острому течению обычно соответствует максимальная активность, подострому — умеренная, а хроническому — минимальная.
Диагностические исследования
Для подтверждения диагноза и оценки степени поражения органов требуется комплексное обследование, которое включает:
- Общий и биохимический анализы крови.
- Общий анализ мочи.
- Иммунологическое исследование (поиск специфических антител, например, антицентромерных, анти-Scl-70).
- Рентгенографию суставов, кистей, легких.
- ЭКГ и ЭхоКГ.
- Капилляроскопию ногтевого ложа для оценки микроциркуляции.
- Биопсию кожи (в сомнительных случаях).
- Функциональные исследования легких (спирометрию).
- Эндоскопическое исследование ЖКТ.
Принципы комплексной терапии
Лечение системной склеродермии — сложная задача, требующая индивидуального подхода и постоянного наблюдения врача-ревматолога. Оно направлено на подавление активности процесса, предотвращение осложнений и улучшение качества жизни.
Медикаментозная терапия:
- Нестероидные противовоспалительные средства (НПВС): применяются для купирования болевого синдрома и воспаления в суставах, особенно при минимальной активности процесса.
- Сосудистая терапия: препараты для улучшения микроциркуляции и борьбы с синдромом Рейно (блокаторы кальциевых каналов, простагландины).
- Антифиброзные препараты: D-пеницилламин или унитиол, которые могут замедлять процесс уплотнения тканей. Применяются при активном прогрессирующем течении. Требуют регулярного контроля анализов крови из-за риска угнетения кроветворения.
- Иммуносупрессивная терапия: цитостатики (метотрексат, циклофосфамид, микофенолата мофетил) для подавления избыточной активности иммунной системы, особенно при поражении легких и почек.
- Глюкокортикостероиды (ГКС, гормоны): преднизолон является препаратом выбора при высокой активности заболевания. Назначается в «подавляющих» дозах с последующим медленным снижением до поддерживающей. Быстро купирует воспаление, суставной синдром, улучшает общее состояние. Длительная терапия сопряжена с риском побочных эффектов (остеопороз, гипергликемия и др.), что требует тщательного контроля.
Местная терапия: для улучшения трофики кожи и рассасывания уплотнений применяются инъекции лидазы, ронидазы, алоэ, а также мази с сосудорасширяющим компонентом.
Ортопедический режим и лечение: Важно поддерживать функционально выгодное положение суставов. При остром артрите может потребоваться кратковременная иммобилизация гипсовыми лонгетами или ортезами. При сформировавшихся контрактурах используется прерывистая фиксация с постепенной коррекцией деформации и последующей лечебной физкультурой.
Реабилитация: физиотерапия, ЛФК и массаж
Реабилитационные мероприятия — неотъемлемая часть лечения, позволяющая сохранить подвижность суставов, улучшить качество жизни и замедлить прогрессирование болезни.
Физиотерапия: применяется с осторожностью, вне фазы высокой активности. Эффективны радоновые, сероводородные ванны, парафиновые и озокеритовые аппликации, электрофорез с лидазой. Климатолечение должно быть щадящим, избегается длительное пребывание на солнце и переохлаждение.
Лечебный массаж улучшает кровообращение, лимфодренаж, повышает эластичность кожи и мышц, оказывает общее тонизирующее действие. Назначается после стихания острого воспаления.
Лечебная физкультура (ЛФК) направлена на профилактику и устранение контрактур, сохранение объема движений в суставах, укрепление мышц. Занятия проводятся в теплом помещении, часто после тепловых процедур. Особое внимание уделяется мимической гимнастике для лица и разработке мелких суставов кистей.
Механотерапия — это выполнение дозированных движений в суставах с помощью специальных аппаратов. Она позволяет увеличить амплитуду движений при тугоподвижности. Проводится под контролем инструктора, нагрузка увеличивается постепенно. Противопоказана при активном воспалении в суставе и выраженном болевом синдроме.
Профилактические меры
Профилактика при системной склеродермии делится на первичную и вторичную.
Первичная профилактика направлена на лиц из группы риска (с отягощенной наследственностью, аллергическими и иммунными нарушениями). Им следует избегать провоцирующих факторов: переохлаждения, избыточной инсоляции, стрессов, необоснованных физиопроцедур и вакцинаций.
Вторичная профилактика (для уже заболевших) включает:
- Регулярное диспансерное наблюдение у ревматолога.
- Неукоснительное соблюдение назначенной терапии.
- Избегание всех провоцирующих факторов (холод, стресс, инфекции).
- Санацию очагов хронической инфекции.
- Проведение профилактических курсов ЛФК и массажа.
- Освобождение от профилактических прививок.
Ранняя диагностика, комплексный и непрерывный подход к лечению, активное участие пациента в реабилитационном процессе — ключевые факторы, позволяющие контролировать течение системной склеродермии и поддерживать приемлемое качество жизни.

