 Острый ревматизм суставов чаще всего является серьезным осложнением, возникающим после недостаточно эффективного лечения ангины или тонзиллита, вызванных стрептококковой инфекцией. Начало болезни обычно яркое, с выраженными симптомами, которые сложно не заметить. В отличие от суставной формы, ревматическое поражение сердца (ревмокардит) часто развивается скрыто и постепенно. Нередко его диагностируют уже на стадии сформировавшегося порока сердца, что делает прогноз для пациента менее благоприятным и требует пожизненного наблюдения.
Острый ревматизм суставов чаще всего является серьезным осложнением, возникающим после недостаточно эффективного лечения ангины или тонзиллита, вызванных стрептококковой инфекцией. Начало болезни обычно яркое, с выраженными симптомами, которые сложно не заметить. В отличие от суставной формы, ревматическое поражение сердца (ревмокардит) часто развивается скрыто и постепенно. Нередко его диагностируют уже на стадии сформировавшегося порока сердца, что делает прогноз для пациента менее благоприятным и требует пожизненного наблюдения.
Пациентам с хроническим ревматизмом сердца необходимо регулярно, не менее двух раз в год, проходить обследование у кардиолога и ревматолога в рамках диспансерного наблюдения. Это позволяет контролировать состояние и вовремя корректировать лечение.
Причины и факторы риска развития ревматизма
Ревматизм — это системное воспалительное заболевание, которое является осложнением перенесенной стрептококковой инфекции (ангины, фарингита). Патологический процесс затрагивает соединительную ткань, преимущественно в оболочках сердца, суставах, коже и нервной системе.
К основным факторам риска развития ревматизма суставов и сердца относятся:
- частые переохлаждения;
- молодой возраст (дети и подростки);
- отягощенная наследственность.
Для ревматизма сердца выделяют отдельную группу провоцирующих факторов:
- наличие у близких родственников ревматизма или других болезней соединительной ткани;
- женский пол;
- возраст от 7 до 15 лет;
- недавно перенесенная острая стрептококковая инфекция и частые заболевания носоглотки.
Классификация ревматической болезни
Для точной диагностики и планирования лечения в медицине используется развернутая классификация ревматизма.
Основные клинические синдромы:
- Первичный ревмокардит (поражение сердца).
- Возвратный ревмокардит (с пороком сердца или без него).
- Артрит (изолированный или в сочетании с кардитом).
- Впервые выявленный ревматический порок сердца.
Дополнительные (внесердечные) проявления:
- Кольцевидная эритема (характерные высыпания на коже).
- Подкожные ревматические узелки.
- Артралгии (боли в крупных суставах).
- Абдоминальный синдром (боли в животе).
- Данные о недавней стрептококковой инфекции.
Степень активности воспалительного процесса: I, II, III (от минимальной до высокой).
Характер течения болезни:
- Острое.
- Подострое.
- Затяжное.
- Скрытое (латентное).
Исход заболевания (неактивная фаза):
- Без формирования порока сердца.
- С формированием порока сердца.
Стадия сердечной недостаточности: 0, I, II, III (по классификации Н.Д. Стражеско и В.Х. Василенко).
Симптомы и клинические проявления
Первые признаки ревматизма обычно появляются у детей и подростков через 1-3 недели после ангины или скарлатины. Болезнь начинается со скрытого периода: легкого недомогания, периодических болей в суставах, незначительного повышения температуры. Этот этап длится 1-3 недели. Затем наступает период развернутой клинической картины с выраженными симптомами поражения сердца, суставов и изменениями в лабораторных анализах.
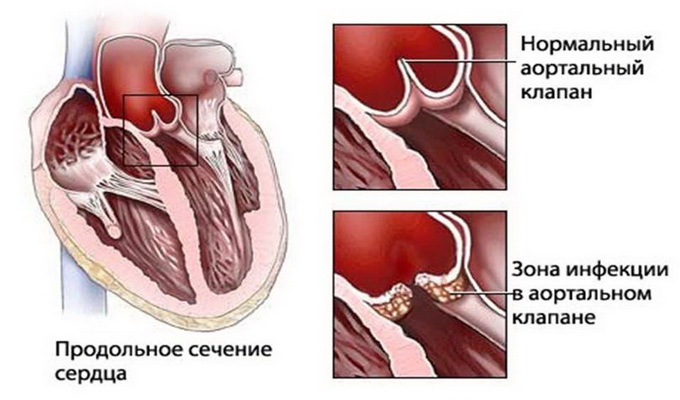
Ревмокардит — ведущее и наиболее опасное проявление болезни, определяющее ее тяжесть и прогноз. Это воспаление оболочек сердца. При поражении всех слоев развивается панкардит, только мышечного — миокардит.
Диффузный миокардит протекает тяжело: с выраженной одышкой, сердцебиением, болями в сердце, кашлем при нагрузке. В тяжелых случаях возможны сердечная астма и отек легких. У больного наблюдается синюшность, отеки, увеличение печени, скопление жидкости в животе (асцит). Тоны сердца приглушены, границы расширены.
Очаговый миокардит проявляется умеренными болями и перебоями в работе сердца. Общее состояние страдает меньше.
Ревматический эндокардит (воспаление внутренней оболочки) всегда сочетается с миокардитом. Его точная диагностика сложна, но на него может указывать длительная лихорадка, сильная потливость и изменение характера сердечных шумов. Главное последствие перенесенного эндокардита — формирование порока сердца.
Возвратный ревмокардит — это повторное воспаление на фоне уже существующего порока сердца.
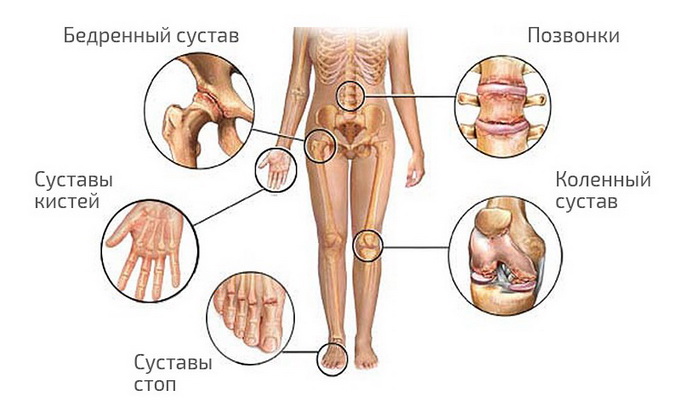
Ревматический полиартрит характерен для первой атаки болезни. Проявляется острым воспалением крупных суставов (коленных, голеностопных): сильной болью, припухлостью, покраснением, ограничением движений. Боль имеет «летучий» характер, переходя с одного сустава на другой. Хорошо снимается противовоспалительными препаратами, и после выздоровления не оставляет деформаций.
Поражение других органов и систем:
- Легкие: ревматическая пневмония или плеврит (боль при дыхании, хрипы). Отличительная черта — быстрый положительный ответ на противоревматическую терапию.
- Живот: ревматический перитонит (чаще у детей) с болями в животе, тошнотой, напряжением мышц.
- Нервная система: нейроревматизм или малая хорея. Проявляется эмоциональной неустойчивостью, гримасничаньем, нарушением координации, беспорядочными движениями, мышечной слабостью. Симптомы исчезают на фоне лечения.
- Кожа: кольцевидная эритема (розовые кольца на туловище) и ревматические узелки (плотные безболезненные образования над суставами).
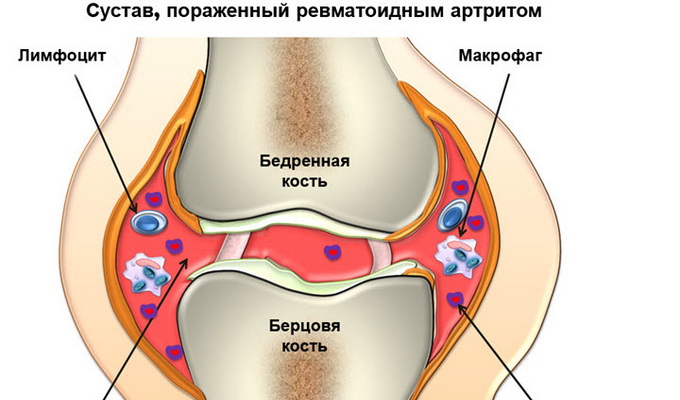
Наглядные примеры того, как выглядит ревматизм суставов, представлены на фото ниже:
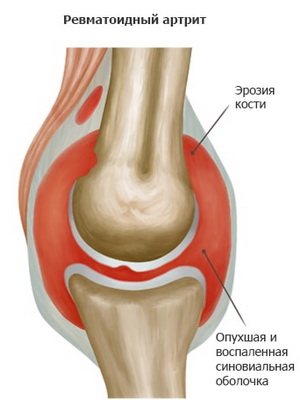
Диагностика ревматизма
Для подтверждения диагноза и оценки степени поражения органов требуется комплексное обследование:
- Общий и биохимический анализы крови (выявление воспаления, специфических маркеров).
- Общий анализ мочи.
- Иммунологические исследования (антистрептококковые антитела).
- ЭКГ (электрокардиография).
- ЭхоКГ (УЗИ сердца) для выявления пороков и оценки функции.
- ФКГ (фонокардиография).
- Рентгенография сердца и легких.
Современные методы лечения
Основу терапии активного ревматизма составляет комбинация медикаментов. Применяют гормональные препараты («Преднизолон») в убывающей дозе и нестероидные противовоспалительные средства (НПВС): ацетилсалициловую кислоту, «Индометацин», «Диклофенак», «Ибупрофен». Дозы подбираются индивидуально в зависимости от активности болезни. НПВС принимают длительно, не менее месяца после выписки из стационара. Также назначают витамины, особенно аскорбиновую кислоту.
Такое лечение быстро нормализует температуру, снимает боли в суставах и улучшает общее состояние. Положительный эффект отмечается и при поражении серозных оболочек, кожи, почек.
После стихания активного процесса рекомендуется санаторно-курортное лечение в специализированных учреждениях (например, в Кисловодске или на Южном берегу Крыма), но только на фоне продолжающейся медикаментозной терапии. Противопоказаниями для курорта являются высокая активность ревматизма, тяжелые пороки сердца и выраженная сердечная недостаточность.
Вспомогательная терапия: природные средства
Наряду с лекарствами, могут использоваться некоторые натуральные продукты в качестве поддерживающих средств, но только после консультации с врачом.
- Мед с шиповником: укрепляет сердце и сосуды благодаря сочетанию меда и витамина С.
- Компрессы с алоэ и медом: оказывают противовоспалительное действие на суставы.
- Глина: местные аппликации нагретой глины на область сердца или суставов могут использоваться в комплексной терапии. Температура и продолжительность процедуры определяются индивидуально.
Трехэтапная система лечения и основные группы препаратов
В России принята трехэтапная система ведения больных ревматизмом:
- Стационарный этап: активное лечение в больнице в течение 4-6 недель.
- Санаторный этап: реабилитация в кардиоревматологическом санатории.
- Диспансерный этап: длительное наблюдение и профилактическое лечение в поликлинике.
В остром периоде важен покой и постельный режим. Питание должно быть богатым белками (для восстановления) и витаминами. Медикаментозная терапия включает:
- Антибиотики (для борьбы со стрептококком).
- Противовоспалительные средства (НПВС, глюкокортикоиды).
- Иммуномодулирующие препараты.
- Симптоматические средства (для коррекции сердечной недостаточности и др.).
Фитотерапия в лечении ревматизма
Лекарственные растения широко используются как в народной, так и в официальной медицине в качестве вспомогательного средства. При ревматизме применяют багульник, бруснику, иву, сабельник, хвощ, боярышник, смородину и многие другие.
Из растений готовят настои и отвары. Важно соблюдать технологию приготовления: правильно измельчать сырье, выдерживать время нагревания на водяной бане (15-30 минут для настоев и отваров соответственно) и охлаждения. Готовые препараты хранят в холодильнике не более 2 суток.
Примеры рецептов:
- Настой боярышника: 1 ст.л. цветов на стакан кипятка, настоять час. Пить по 1/3 стакана перед едой. Укрепляет сердце.
- Отвар листьев брусники: 2 ст.л. на стакан воды, прогреть на водяной бане 30 мин. Принимать после еды. Обладает противовоспалительным и мочегонным действием.
- Листья черной смородины: настой (10-12 листьев на 0,5 л кипятка) пьют по полстакана несколько раз в день как витаминное и общеукрепляющее средство.
- Компресс из любистока: сухие листья прикладывают к больным суставам на ночь.
Важно! Перед применением любых народных средств, особенно с использованием сильнодействующих или ядовитых растений, необходимо проконсультироваться с лечащим врачом.
Нетрадиционные методы и профилактика
В народной медицине также описаны методы с использованием соли, песка, глины и керосина (например, согревающие компрессы или аппликации). Следует крайне осторожно относиться к таким рецептам из-за риска ожогов и раздражения кожи.
Баня и сауна могут быть полезны в неактивной фазе болезни для улучшения кровообращения и подвижности суставов. Рекомендуются короткие заходы (8-10 минут) с последующим отдыхом и прохладным душем.
Профилактика ревматизма направлена на предупреждение стрептококковых инфекций и их адекватное лечение. Пациенты, перенесшие ревматическую атаку, находятся на диспансерном учете. В течение нескольких лет после обострения может назначаться сезонная профилактика антибиотиками (например, «Бициллином»). Также важно избегать факторов, провоцирующих аллергизацию организма (бесконтрольные прививки, введение сывороток). Ежегодное санаторно-курортное лечение помогает укрепить иммунитет и продлить ремиссию.