Появление сухости, шершавых высыпаний и участков огрубевшей кожи часто вызывает дискомфорт и эстетические переживания. Многие обращаются к дерматологу, если проблема затрагивает лицо или открытые зоны, но при отсутствии зуда или воспаления часто игнорируют её, считая неизлечимой. Однако современная медицина и косметология предлагают целый арсенал средств для борьбы с проявлениями фолликулярного кератоза. Улучшить состояние кожи помогают не только аптечные препараты, но и физиотерапевтические процедуры, а также проверенные домашние методы.
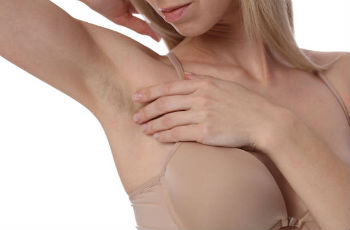
Что такое фолликулярный кератоз?
Кожа человека — это динамичная система, где постоянно идёт процесс обновления: старые ороговевшие клетки слущиваются, а их место занимают молодые, образующиеся в базальном слое эпидермиса. По мере созревания клетки накапливают белок кератин, который обеспечивает им прочность и приводит к ороговению. В норме этот процесс проходит незаметно, а кожа остаётся гладкой и увлажнённой благодаря сбалансированному питанию и уходу.
Фолликулярный кератоз — это группа дерматологических состояний, связанных с избыточным и ускоренным ороговением клеток кожи. Кератин накапливается так быстро, что клетки не успевают полноценно созреть, а роговой слой утолщается. Избыток грубого эпителия закупоривает устья волосяных фолликулов. В результате растущий волосок не может пробиться наружу, закручивается внутри, образуя характерный плотный узелок. Кожа покрывается множеством мелких ороговевших бугорков и приобретает текстуру, напоминающую наждачную бумагу.
Эта особенность кожи может проявиться уже в раннем детстве, часто обостряется в подростковом периоде и иногда самостоятельно проходит к 20-25 годам с завершением полового созревания. Однако так происходит не у всех — у некоторых людей фолликулярный кератоз сохраняется на протяжении всей жизни, не вызывая серьёзных проблем, кроме косметического дефекта.
Симптомы обычно становятся более выраженными в холодное время года.
Само по себе заболевание не считается опасным и не всегда требует активного лечения. Однако при определённых условиях возможны осложнения: если кожу натирает одежда, её расчёсывают, может присоединиться бактериальная инфекция (стафилококковая или стрептококковая). Это приводит к воспалению, образованию гнойничков, фурункулов или развитию хронического фолликулита и угревой сыпи.
Наиболее часто поражаются кожа рук, бёдер, ягодиц и предплечий. Очаги кератоза также могут локализоваться на лице, волосистой части головы, в области локтей и коленей, на спине между лопатками и на плечах.

Классификация: виды и формы заболевания
Фолликулярный кератоз классифицируют по различным критериям. По происхождению выделяют врождённый (часто наследственный) и приобретённый гиперкератоз.
Врождённые формы кератоза
Среди наследственных патологий различают три основные формы.
Папулёзные кератозы. Характеризуются образованием папул — плотных узелков, возвышающихся над поверхностью кожи. К этой группе относятся, например, болезнь Джевери, лентикулярный кератоз Флегеля, отрубевидный (волосяной) лишай.
Атрофирующие кератозы. Приводят не только к ороговению, но и к последующей атрофии (истончению) кожи на поражённых участках. Яркий пример — надбровная ульэритема.
Вегетирующие кератозы. Наиболее известное заболевание этой группы — болезнь Дарье. Она начинается с появления отдельных серовато-коричневых узелков с жирной корочкой на поверхности, которые, сливаясь, образуют обширные бляшки. Высыпания могут возникать на голове, в подмышечных впадинах, паху, на ладонях и постепенно распространяться на большие площади тела.
Приобретённый кератоз
Подразделяется на два типа.
Первичный. Возникает на изначально здоровой, неповреждённой коже.
Вторичный. Развивается как симптом или следствие других кожных заболеваний (в том числе инфекционных) либо на фоне уже существующего воспаления.
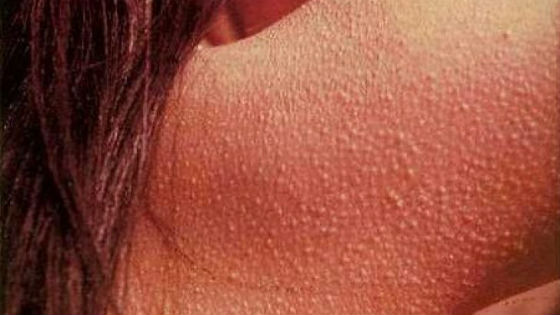
Причины и провоцирующие факторы
Врождённые формы часто наследуются по аутосомно-доминантному типу, то есть заболевание может проявиться в каждом поколении, независимо от пола. Дебют или обострение могут спровоцировать дефицит витамина А, приём гормональных препаратов или сильное переохлаждение.
Приобретённый фолликулярный кератоз обычно развивается в следующих ситуациях:
- Авитаминоз, особенно дефицит витамина А. Его нехватка негативно сказывается на процессах обновления кожи. Дополнительными сигналами могут быть ломкость волос и ухудшение сумеречного зрения («куриная слепота»). Также важную роль играет недостаток витаминов группы В, С, D и Е.
- Системные заболевания и инфекции. Кератоз нередко возникает на фоне ВИЧ-инфекции, сахарного диабета, гипотиреоза (снижения функции щитовидной железы), туберкулёза или сифилиса.
- Аутоиммунные и кожные патологии. Развитие гиперкератоза может быть связано с кожными проявлениями аллергии, красной волчанки (поражающей также суставы и внутренние органы) или склеродермии (уплотнения соединительной ткани).
- Внешние воздействия. Провоцирующими факторами могут стать постоянный контакт кожи с производственной пылью, агрессивными химикатами, некоторыми лекарственными мазями. Иногда кератоз проявляется как побочный эффект лучевой или химиотерапии.
Обострение болезни также могут вызвать сильный стресс, а также злоупотребление острой, солёной, жирной пищей и крепким кофе.
Видео: Причины возникновения фолликулярного гиперкератоза у детей. Меры профилактики
Клиническая картина: симптомы и проявления
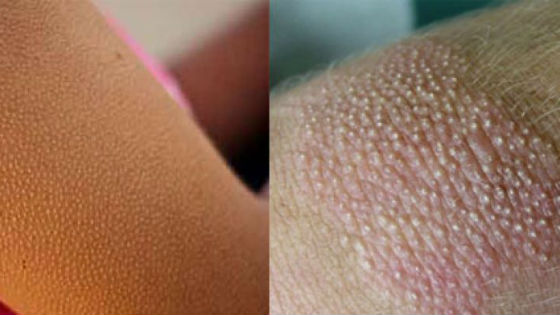
Основной и самый ранний признак — появление множества мелких, плотных бугорков огрубевшей кожи, из-за чего её поверхность становится шершавой. Внешне это напоминает «гусиную кожу», возникающую от холода, поэтому в быту состояние часто называют «гусиными лапками» или «цыпками».
Высыпания могут быть сгруппированы на одном участке или рассеяны по разным частям тела. Иногда в центре бугорка можно разглядеть скрученный волосок. Как правило, зуд отсутствует, но прикосновение к поражённым участкам может быть неприятным или даже болезненным.
Цвет узелков варьируется от телесного до красноватого или коричневатого. Их размер обычно не превышает 1-3 мм в диаметре. На коже могут одновременно присутствовать и другие элементы: прыщи, жировики (милиумы) или мелкие рубчики.
Особенности отдельных видов фолликулярного кератоза
Болезнь Джевери. Проявляется жёсткими коническими бугорками красновато-оранжевого цвета. Сначала появляются отдельные бляшки с несколькими ороговевшими точками, которые затем сливаются. Сыпь начинается с головы, сопровождается зудом, затем распространяется на тело, лицо и даже фаланги пальцев. Может наблюдаться изменение ногтевых пластин и шелушение кожи. Заболевание носит хронический воспалительный характер.
Лентикулярный кератоз Флегеля. На стопах, голенях и руках появляются редко расположенные красно-коричневые папулы, которые могут слегка зудеть. Это наследственная патология, которая обычно манифестирует после 40-50 лет.
Надбровная ульэритема. Чаще встречается у детей и подростков. Начинается с ороговения кожи и фолликулов в области бровей, затем процесс распространяется на лоб, щёки и подбородок. Щёки краснеют, могут образовываться рубчики, наблюдается выпадение волос бровей. Нередко сочетается с нарушениями физического и умственного развития.
Волосяной (отрубевидный) лишай (болезнь Девержи). Кожа покрывается мелкими коническими папулами с серовато-белой корочкой, из-под которой торчит обломанный волосок. Образуются шершавые бляшки, окружённые покрасневшей кожей. Поражение может быть обширным, затрагивая голову, шею, ладони, подошвы и локти. Сопровождается ощущением стянутости, лёгким зудом и болезненностью.
Ладонно-подошвенный кератоз. Группа наследственных заболеваний, при которых на стопах и/или ладонях образуются чётко очерченные участки утолщённой желтоватой кожи, на ощупь влажные. Первые признаки появляются в детстве, а полная картина формируется к 15-20 годам. Могут поражаться также колени и локти. Глубокие болезненные трещины, особенно на пятках, — частое осложнение.
Болезнь Дарье. На лице, волосистой части головы, груди, спине и в кожных складках появляются высыпания кремового цвета, покрывающиеся сероватыми корками. Очаги напоминают скопления бородавок. Чаще всего заболевание дебютирует в детском или подростковом возрасте.
Диагностика и подходы к лечению
Опытный дерматолог часто может установить диагноз уже при визуальном осмотре, оценив характер высыпаний и сопутствующие симптомы. В сомнительных случаях для подтверждения проводится гистологическое исследование соскоба с поражённого участка кожи.
Важной задачей является дифференциальная диагностика, чтобы исключить заболевания со схожей картиной: фолликулярный псориаз, красную волчанку, себорейный кератоз или красный плоский лишай.
Важно: Если очаги кератоза небольшие, не вызывают физического или психологического дискомфорта, активное лечение может не требоваться. Однако каждый, кто столкнулся с этой проблемой, должен знать, что в большинстве случаев состояние кожи можно значительно улучшить с помощью доступных средств.
Современные методы терапии
Лечение фолликулярного кератоза обычно комплексное и включает медикаментозную терапию, физиотерапевтические процедуры и правильный домашний уход.
Медикаментозное лечение
При наследственных формах полное излечение невозможно, но терапия направлена на смягчение кожи, устранение зуда и улучшение её внешнего вида. Дерматологи и косметологи рекомендуют средства с кератолитическими (отшелушивающими) компонентами: салициловой кислотой, мочевиной, молочной кислотой.
При приобретённых формах лечение часто бывает более эффективным. Основа системной терапии — ретиноиды (аналоги витамина А).
Ацитретин (Неотигазон) — синтетический ретиноид, который замедляет патологическое ороговение и ускоряет обновление клеток кожи.
Алитретиноин (Токтино) — препарат природного происхождения с противовоспалительным и иммуномодулирующим действием. Выпускается в капсулах и эффективен даже в тяжёлых, запущенных случаях.
Этретинат — ещё один синтетический производный ретиноевой кислоты.
Внимание: Все системные ретиноиды назначаются только врачом! Дозировка и длительность курса подбираются индивидуально. Препараты имеют серьёзные побочные эффекты, связанные с гипервитаминозом А (возможны поражение печени, повышение уровня холестерина, нарушения мочеиспускания и другие).
Для местного применения используются кремы и мази, содержащие салициловую кислоту, мочевину, а также АНА-кислоты (гликолевую, молочную, яблочную). Эти кислоты обладают противовоспалительным, антисептическим действием и стимулируют регенерацию. Применяются такие средства, как мазь Антралин, крем Тазаротен, Дайвонекс. Иногда их комбинируют с мазью Кальципотриол (аналог витамина D), которая подавляет избыточный рост кератиноцитов.
При выраженном воспалении могут назначаться топические кортикостероиды (Дипроспан, Преднизолон), сочетающие противовоспалительное, противоаллергическое и иммуносупрессивное действие.
Кремы на основе такролимуса (Протопик) и пимекролимуса (Элидел) оказывают местное иммуномодулирующее и противовоспалительное действие.
У детей лечение проводят с крайней осторожностью и только в случае необходимости, избегая агрессивных кислотных средств. Подросткам препараты назначают, тщательно взвешивая риски и пользу.
Физиотерапия
Фотодинамическая терапия (ФДТ). Поражённую кожу обрабатывают фотосенсибилизатором, а затем облучают светом определённой длины волны (лазерным, УФ, ИК). Это приводит к избирательному разрушению ороговевших клеток.
Лазерная терапия. Лазерная эпиляция или шлифовка позволяет разрушить изменённые волосяные фолликулы, что предотвращает врастание волос и образование новых узелков. В зависимости от глубины поражения используют аблятивные (поверхностные) или неаблятивные (глубинные) лазерные методики.
Народные и домашние средства
Среди популярных домашних методов — тёплые ванны с добавлением пищевой соды и картофельного крахмала для смягчения кожи. Хороший эффект дают аппликации из свежего сока или мякоти алоэ с последующей обработкой салициловым спиртом. Используют также компрессы с прополисом или натёртой сырой свёклой.
Видео: Как в домашних условиях избавиться от «гусиной кожи»
Рекомендации по образу жизни и уходу
Для успешного контроля над заболеванием и профилактики обострений дерматологи советуют:
- Скорректировать питание: ограничить продукты, провоцирующие аллергию, обогатить рацион витаминами А, Е, С и группы В.
- Укреплять иммунитет и нервную систему: избегать хронического стресса, нормализовать сон.
- Выбирать правильную одежду: отдавать предпочтение свободному крою и натуральным, мягким тканям, которые не натирают и не раздражают кожу.
- Защищать кожу от агрессивных воздействий: избегать длительного пребывания на открытом солнце, не допускать пересушивания кожи, использовать увлажняющие и смягчающие средства (эмоленты).

