 Туберкулезное поражение внутригрудных лимфатических узлов — это серьезное заболевание, требующее особого внимания при диагностике. Его симптомы могут напоминать проявления онкологических процессов, поэтому крайне важно проводить тщательное обследование. Перед началом терапии обязательным этапом является забор тканей для гистологического анализа. Если в ходе исследования обнаруживаются раковые клетки, пациент, даже при подозрении на туберкулез, направляется к онкологу для дальнейшего ведения.
Туберкулезное поражение внутригрудных лимфатических узлов — это серьезное заболевание, требующее особого внимания при диагностике. Его симптомы могут напоминать проявления онкологических процессов, поэтому крайне важно проводить тщательное обследование. Перед началом терапии обязательным этапом является забор тканей для гистологического анализа. Если в ходе исследования обнаруживаются раковые клетки, пациент, даже при подозрении на туберкулез, направляется к онкологу для дальнейшего ведения.
В данном материале рассматриваются различные формы этого заболевания у пациентов разных возрастных групп, описываются ключевые клинические признаки и современные методы раннего выявления патологии. Своевременная и грамотная терапия играет решающую роль в предотвращении развития тяжелых, угрожающих жизни осложнений.
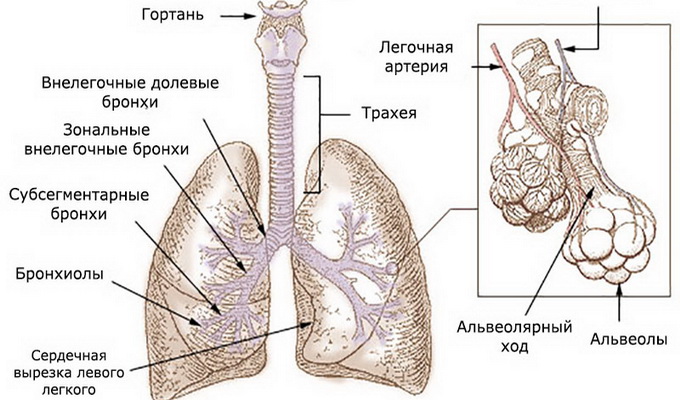
Анатомия и классификация: три группы лимфоузлов
Расположение внутригрудных лимфатических узлов систематизировано по различным схемам. Наиболее распространенной считается классификация В. А. Сукенникова, которая выделяет три основные группы:
- Трахейные бронхиальные — подразделяются на правые и левые.
- Бронхиальные легочные — также делятся на правые и левые.
- Верхние и нижние узлы, которые располагаются по бокам от трахеи.
В современной эпидемиологической картине туберкулез внутригрудных лимфатических узлов составляет все большую долю среди других форм этого заболевания, особенно у детей.
Эта форма туберкулеза, как и другие первичные формы, обычно развивается после первичного инфицирования у детей, подростков и молодых людей в возрасте до 30 лет. Реже болезнь возникает из-за реактивации уже существовавших туберкулезных изменений в лимфатических узлах грудной клетки.
Поражение может быть локальным, ограниченным капсулой лимфоузла. Однако чаще воспалительный процесс распространяется на окружающие ткани — клетчатку, трахею, кровеносные сосуды и нервы. Именно это распространение и определяет многообразие клинических проявлений заболевания.
Особенности течения у детей
У детей школьного возраста чаще встречается так называемая уплотнительная форма. Она характеризуется умеренным увеличением лимфоузлов на фоне обширного воспаления. Течение обычно легкое, с неярко выраженными симптомами: незначительным повышением температуры (до 37.2–37.4 °C), общим недомоганием, кашлем, насморком, головной болью и признаками интоксикации (слабость, утомляемость, снижение аппетита). Внешний осмотр часто не выявляет патологии, и диагноз устанавливается только после комплексного рентгенологического исследования (прямые, боковые, косые снимки) и томографии, которые показывают увеличенные лимфатические узлы.
Классификация форм заболевания
В зависимости от характера воспаления и степени изменения лимфоузлов выделяют три основные формы: воспалительную, опухолевидную (или опухолеподобную) и малую.
При узловой (опухолевидной) форме наблюдается разлитое воспаление, часто с вовлечением окружающей клетчатки, бронхов, сосудов и нервов. Клиническая картина здесь более выражена: отмечается длительная лихорадка (вначале высокая — до 38–39 °C, затем стойкий субфебрилитет), ноющие боли в межлопаточной области, приступообразный кашель. У маленьких детей кашель может быть звонким из-за сдавления трахеи и крупных бронхов увеличенными узлами. Возможны затрудненный вдох, охриплость голоса (при вовлечении нервов), приступы удушья (при сдавлении симпатического нерва) и даже остановка диафрагмы (при поражении диафрагмального нерва).
Диагностика основывается на комплексе данных: жалобах пациента, результатах осмотра, аускультации и перкуссии, а также на дополнительных исследованиях — рентгенографии, анализах крови и мокроты, бронхоскопии и динамической оценке туберкулиновых проб.
Рентгенологическое исследование играет ключевую роль. Оно позволяет выявить воспаление в лимфоузлах, которое проявляется расширением и деформацией корня легкого, размытостью его контуров, появлением линейных теней (расширенные лимфатические сосуды). При значительном увеличении узлов контуры корня становятся бугристыми. В анализе крови по мере развития интоксикации может отмечаться умеренный лейкоцитоз и ускорение СОЭ. При прорыве казеозных масс из лимфоузла в бронх в мокроте обнаруживаются микобактерии туберкулеза.
«Малые формы» характеризуются незначительным увеличением лимфоузлов и скудной, часто скрытой симптоматикой. Их рентгенодиагностика сложна и основывается на косвенных признаках: снижении структурности тени корня, появлении двойного контура и обогащении легочного рисунка в прикорневой зоне. Изменения в общем анализе крови при этой форме обычно отсутствуют.
Течение болезни может быть гладким, без осложнений. В таких случаях на фоне лечения температура и показатели крови нормализуются за 2–4 месяца, а воспалительные изменения в лимфоузлах значительно уменьшаются. К 10–12 месяцам в них часто формируются кальцинаты. Однако нередко возникают осложнения, самым характерным из которых является специфическое поражение бронха.
Возможные осложнения
Хотя в последние годы частота специфических поражений бронхов снизилась, они по-прежнему занимают важное место в структуре осложнений и могут встречаться даже при малых формах. В стенке бронха могут формироваться рубцы, сужающие его просвет. Особенно серьезно поражение бронхов протекает при опухолевидной форме. В редких случаях при распаде лимфоузла может образоваться воспалительная полость. Ранняя диагностика поражения бронхов возможна с помощью бронхоскопии.
Другим частым осложнением является ателектаз — спадение части или целого легкого из-за нарушения его вентиляции. Причинами ателектаза при туберкулезе лимфоузлов могут быть: закрытие просвета бронха вследствие специфического воспаления, спазм бронха из-за раздражения нервных окончаний или его сдавление извне увеличенными лимфоузлами.
Характерным осложнением является и специфический плеврит (воспаление оболочки легких), локализация которого зависит от места поражения лимфоузлов. Иногда плеврит становится первым признаком болезни, а лимфаденит обнаруживается позже. При адекватном лечении острый плеврит протекает благоприятно и быстро рассасывается.
Инфекция может распространиться и на саму легочную ткань — либо при прорыве в бронх, либо с током лимфы. Рентгенологическая картина осложнений разнообразна: при плевритах видны затемнения различной формы и локализации (например, симптом «дымовой трубы» при медиастинальном плеврите), при ателектазе — массивное гомогенное затемнение доли легкого.
Клиника осложнений варьирует от малосимптомной до выраженной с усилением кашля, одышкой, болями в груди, сердцебиением и лихорадкой. Течение затяжное. Исход зависит от своевременности начала терапии. При малых формах возможно полное восстановление, тогда как сдавливающие процессы часто приводят к формированию рубцовой ткани и хроническим нарушениям дыхания.
Дифференциальная диагностика у взрослых
По данным А.Е. Рабухина, у взрослых туберкулез внутригрудных лимфатических узлов чаще развивается в возрасте 18–30 лет. У лиц старшего возраста, включая пожилых, возможны рецидивы из-за обострения остаточных изменений после перенесенного в прошлом первичного туберкулеза. В таких случаях, помимо увеличения лимфоузлов, нередко наблюдаются инфильтративные изменения в средних и нижних отделах легких.
У взрослых реже формируются крупные конгломераты лимфоузлов, поэтому сдавление трахеи, бронхов и нервов встречается не так часто. Преимущественно поражаются бронхиальные и легочные группы узлов. Течение у взрослых имеет склонность к медленному, но неуклонному прогрессированию. Клинические проявления могут иметь особенности: кашель обычно сухой, а симптомы общей интоксикации часто отсутствуют. Поражение бронхов чаще протекает по продуктивному типу с образованием рубцов. Рентгенологическое исследование сохраняет исключительное значение для диагностики, выявляя признаки увеличения лимфоузлов корня легкого.
Лечение должно быть длительным и комплексным. Специфическую антибактериальную терапию оптимальными дозами препаратов необходимо сочетать с общеукрепляющими средствами и витаминотерапией. Начальный этап лечения проводится в стационаре, в дальнейшем для детей и подростков рекомендуется реабилитация в условиях санатория или санаторной школы до полного рассасывания изменений.

