 Диссеминированный (распространенный) туберкулез легких представляет собой одну из наиболее часто встречающихся форм туберкулезной инфекции как у взрослых, так и у детей. Основной путь заражения — воздушно-капельный, при котором возбудитель проникает через верхние отделы бронхов. Острая форма заболевания нередко маскируется под пневмонию или плеврит, что требует проведения тщательной дифференциальной диагностики для точного определения природы патологии. Чаще врачам приходится сталкиваться уже с хроническим течением болезни, которое сопровождается значительным нарушением дыхательной функции. При подозрении на диссеминированный туберкулез дифференциальная диагностика должна исключать поражения легочной ткани, вызванные пневмококком, стрептококком, стафилококком и другими бактериями.
Диссеминированный (распространенный) туберкулез легких представляет собой одну из наиболее часто встречающихся форм туберкулезной инфекции как у взрослых, так и у детей. Основной путь заражения — воздушно-капельный, при котором возбудитель проникает через верхние отделы бронхов. Острая форма заболевания нередко маскируется под пневмонию или плеврит, что требует проведения тщательной дифференциальной диагностики для точного определения природы патологии. Чаще врачам приходится сталкиваться уже с хроническим течением болезни, которое сопровождается значительным нарушением дыхательной функции. При подозрении на диссеминированный туберкулез дифференциальная диагностика должна исключать поражения легочной ткани, вызванные пневмококком, стрептококком, стафилококком и другими бактериями.
Клинические формы распространенной инфекции
Диссеминированные формы туберкулеза составляют от 12% до 16% среди всех впервые выявленных случаев. Для этой клинической формы характерно образование множественных туберкулезных очагов, что обуславливает разнообразие как клинических проявлений, так и изменений в органах.
Развитие диссеминированного туберкулеза легких происходит на фоне резкого снижения иммунной защиты организма. Его возникновению способствуют неблагоприятные внешние и внутренние факторы: плохие материально-бытовые условия, психические травмы, неполноценное питание, ослабление организма перенесенными инфекционными заболеваниями, смена климата, эндокринные нарушения, язвенная болезнь желудка, а также длительная терапия гормональными препаратами или средствами, подавляющими клеточный рост.
В основе развития диссеминированных форм лежат два ключевых механизма: гематогенное (с током крови) и лимфогенное распространение микобактерий туберкулеза, а также снижение общего и местного иммунитета.
Источником инфекции, попадающей в кровь, могут быть очаги первичного туберкулезного комплекса, отсевы в легких и других органах. Однако ведущая роль принадлежит пораженным лимфатическим узлам корня легкого, из которых возбудитель напрямую поступает в кровеносное русло. Распространение микобактерий по кровеносным и лимфатическим путям обычно происходит периодически, небольшими порциями.
В клинической практике выделяют три основных варианта течения гематогенно-диссеминированного туберкулеза:
- острый;
- подострый;
- хронический.
Согласно другой классификации, распространенный туберкулез может протекать в следующих формах:
- острейший (септический);
- острый;
- подострый;
- хронический.
Острейшая форма (туберкулезный сепсис, состояние Покровского-Ландузи)
Острейшая форма, известная также как туберкулезный сепсис или состояние Покровского—Ландузи, встречается крайне редко. Она чаще наблюдается у детей и подростков в период первичного туберкулеза, а также у лиц с резко ослабленным иммунитетом (например, при лейкозе или тяжелом сахарном диабете). Клиническая картина характеризуется ярко выраженными симптомами тяжелой интоксикации: фебрильная лихорадка (до 40 °С и выше), ознобы, интенсивные головные боли, проливные ночные поты. При осмотре отмечается выраженная одышка (до 40 дыханий в минуту), цианоз (посинение) губ и носа, сухой кашель, тахикардия (учащение пульса до 100-120 ударов в минуту). Характерно увеличение печени и селезенки. В анализе крови — лейкоцитоз со сдвигом формулы влево и резкое увеличение скорости оседания эритроцитов (СОЭ до 40-60 мм/час). На рентгенограмме легких в первые 5—7 дней изменений может не быть; впоследствии на фоне усиленного легочного рисунка выявляются множественные мелкие очаги в области верхушек или по всем легочным полям. Туберкулиновые пробы в этот период часто отрицательные (что свидетельствует об анергии и неблагоприятном прогнозе) или резко положительные.
Такое тяжелое состояние может длиться от трех недель до двух месяцев и в прошлом часто заканчивалось летальным исходом.
Диагностика острейшей формы крайне сложна. Достоверный диагноз можно установить только путем многократного (в течение суток) посева крови на микобактерии туберкулеза.
Острая форма распространенного туберкулеза легких представляет собой генерализованный процесс, поражающий множество тканей. Хотя иногда встречаются изолированные поражения только легких или мозговых оболочек, у большинства пациентов при остром течении одновременно вовлекаются различные органы и системы.
Для любой клинической формы распространенного туберкулеза характерны следующие патогенетические особенности:
- фаза лимфогенного распространения возбудителя;
- развитие специфического воспаления в лимфатических сосудах с последующим переходом на ткани органов;
- периодическое появление микобактерий в кровотоке (бактериемия).
При остром туберкулезе ранее часто поражался кишечник, но в последние годы такая локализация встречается реже. На первый план выходят поражения гортани, мочеполовых органов, суставов и костей.
Острая форма заболевания
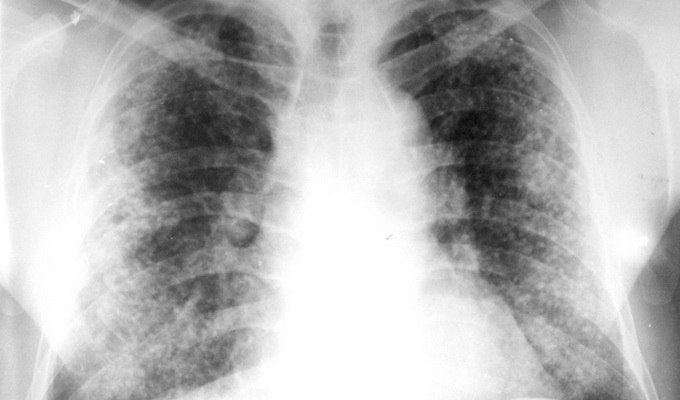
Острая форма распространенного туберкулеза легких в настоящее время встречается редко и преимущественно развивается у взрослых. Выделяют токсическую, легочную и менингитную формы. При токсической форме ведущими являются симптомы тяжелой интоксикации и диспепсические расстройства (нарушения пищеварения) на фоне полиорганного поражения. Заболевание начинается с общего недомогания, слабости, снижения аппетита, головных болей, диспепсии, одышки и субфебрильной температуры (около 37,5 °С). В этот период рентгенологические изменения в легких могут отсутствовать. В течение 7—10 дней симптоматика нарастает: усиливаются одышка и головная боль, температура повышается до 39 °С, присоединяются ночные поты, ознобы, тахикардия (до 100 ударов в минуту), сухой кашель. Кожные покровы становятся влажными, липкими, на щеках появляется характерный лихорадочный румянец, пальпируются увеличенные печень и селезенка. Рентгенологическое исследование выявляет мелкоочаговую, однородную диссеминацию, равномерно поражающую все отделы легких.
Формы милиарного диссеминированного туберкулеза легких
При легочной форме, наряду с интоксикацией, выражен бронхолегочный синдром: мучительный сухой кашель, одышка, поверхностное дыхание. При прогрессировании процесса может развиться острая легочная и сердечная недостаточность. Туберкулезный процесс преимущественно локализуется в легочной ткани, без выраженных нарушений со стороны пищеварительного тракта. Рентгенологическая картина аналогична таковой при токсической форме. Для всех форм характерны изменения в общем анализе крови: лейкоцитоз (до 12—15 х 10^9/л) и сдвиг лейкоцитарной формулы.
Менингитная форма милиарного диссеминированного туберкулеза легких проявляется преимущественно симптомами поражения мозговых оболочек и центральной нервной системы. Развивается она постепенно. В первые дни симптомы могут соответствовать легочной форме, но с 5—7-го дня появляются специфические менингеальные знаки: резко выраженные головные боли, усиливающиеся при движении, рвота, ригидность затылочных мышц, болезненность глазных яблок, светобоязнь.
Безусловным подтверждением диагноза туберкулезного менингита является обнаружение микобактерий туберкулеза в спинномозговой жидкости.
Подострый диссеминированный туберкулез легких с поражением бронхов
Подострый диссеминированный туберкулез легких возникает при распространении возбудителя по кровеносным сосудам, лимфатическим путям, а при вовлечении в процесс бронхов — и по бронхиальному дереву. Очаги в легких могут быть как мелкими, так и крупными. Чаще процесс ограничивается легкими, но при гематогенном распространении могут поражаться и другие органы: кости, суставы, глаза, почки и др.
Течение подострой формы сходно с острым, но все симптомы выражены слабее. У части пациентов клиническая картина стерта, что соответствует так называемой «домашней» форме подострого туберкулеза. Жалобы таких больных сводятся к умеренным респираторным симптомам: кашель с мокротой, небольшой субфебрилитет (до 37,5 °С), одышка при физической нагрузке. Иногда наблюдается и острое начало с выраженной интоксикацией: температура до 39—40 °С, обильные поты, изнуряющий кашель (вначале сухой, затем с вязкой слизистой мокротой), резкая слабость, тахикардия. В ряде случаев подострый туберкулез манифестирует болями в горле, охриплостью голоса, болезненным глотанием, что при обследовании оказывается связано с туберкулезным поражением гортани на фоне легочного процесса.
Иногда заболевание дебютирует резкими болями в грудной клетке, и при рентгенологическом обследовании выявляется сочетание выпотного плеврита и диссеминированного туберкулеза легких. Вообще, клинические проявления подострого диссеминированного туберкулеза крайне разнообразны: он может протекать по типу тяжелой пневмонии, маскироваться под грипп или даже брюшной тиф. Симптоматика длительное время остается невыраженной, пациенты не обращаются за помощью, и болезнь часто выявляется случайно при профилактическом обследовании.
Несвоевременная диагностика и неадекватное лечение способствуют прогрессированию заболевания и его переходу в хроническую форму.
Клинические симптомы, диагностика и лечение хронического диссеминированного туберкулеза
Хронический диссеминированный туберкулез легких встречается в любом возрасте и является самой распространенной формой течения процесса у взрослых. Заболевание проходит фазы воспаления, инфильтрации и распада легочной ткани.
Хронический процесс в фазе инфильтрации также развивается вследствие рассеивания микобактерий гематогенным, лимфогенным и бронхогенным путями. Течение волнообразное, с периодами обострений и появлением новых очагов, что обуславливает многообразие клинических проявлений.
Клиническая картина диссеминированного туберкулеза в фазе распада может быть стертой или скрываться под «масками» других заболеваний. Наиболее часто его имитируют хронический бронхит или бронхиальная астма. Даже в период обострения симптомы могут быть слабо выражены: незначительный субфебрилитет, слабость, повышенная утомляемость. Постепенно эти проявления стихают, самочувствие улучшается, и пациент возвращается к обычной жизни, не обращаясь к врачу. Если же обращение происходит, то при недостаточно тщательном обследовании изменения в легких могут остаться незамеченными.
На ранних стадиях выявить хронический диссеминированный туберкулез можно практически только с помощью рентгенографии или флюорографии. Если заболевание не диагностировано вовремя, клинические проявления нарастают и становятся более выраженными. Появляются и усиливаются одышка, кашель, затруднение дыхания. Сухой кашель постепенно становится продуктивным, с отделением мокроты, в которой нередко обнаруживается кровь (кровохарканье), что и заставляет пациента серьезно заняться здоровьем. На любом этапе болезни может произойти распад легочной ткани с образованием каверны (полости). Характерным рентгенологическим признаком является формирование множественных, часто симметрично расположенных в обоих легких полостей на фоне множественных очагов разной величины и плотности.
Ключевое значение в дифференциальной диагностике на этом этапе имеет многократное исследование мокроты на микобактерии туберкулеза. Важны также данные эпидемиологического анамнеза (контакт с больным туберкулезом) и результаты туберкулиновых проб, особенно у детей и подростков.
При оценке туберкулиновых проб следует помнить, что чем острее и тяжелее протекает заболевание, тем слабее может быть реакция на туберкулин; пробы могут быть даже отрицательными, что свидетельствует о глубоком угнетении клеточного иммунитета.
На мысль о туберкулезной этиологии процесса могут натолкнуть внелегочные очаги, которые могут развиться на любом этапе болезни. Так, туберкулез гортани проявляется болью при глотании, охриплостью голоса; иногда именно поражение гортани становится первым диагностированным проявлением, а затем обнаруживается и легочный процесс.
Появление болей в суставах, особенно при нагрузке, может указывать на туберкулезное поражение костей или суставов.
Изменения в анализах мочи (протеинурия, лейкоцитурия) или признаки воспаления в крови являются поводом для углубленного обследования почек, которое может выявить их туберкулезное поражение.
Лечение диссеминированного туберкулеза легких — длительный процесс, занимающий 12 месяцев и более. Терапия должна быть комплексной. В первые шесть месяцев обычно назначается интенсивная фаза лечения с применением комбинации из четырех-пяти противотуберкулезных препаратов, после чего переходят на фазу продолжения лечения с приемом трех препаратов. Прогноз заболевания при своевременном выявлении и строгом соблюдении схемы лечения, как правило, благоприятный.
Статья прочитана 2 раз(a).

