 Туберкулёзный плеврит представляет собой серьёзное осложнение туберкулёза, чаще всего возникающее при его очаговой или диссеминированной формах. Наиболее распространён экссудативный тип, для которого характерно активное воспаление плевральных листков и скопление значительного объёма воспалительной жидкости (экссудата) в плевральной полости.
Туберкулёзный плеврит представляет собой серьёзное осложнение туберкулёза, чаще всего возникающее при его очаговой или диссеминированной формах. Наиболее распространён экссудативный тип, для которого характерно активное воспаление плевральных листков и скопление значительного объёма воспалительной жидкости (экссудата) в плевральной полости.
При развитии этого состояния пациенту требуется комплексное лечение, обязательной частью которого является регулярное удаление накапливающейся жидкости посредством пункции. Если игнорировать эту процедуру, растущий объём выпота начнёт сдавливать лёгкое, что приведёт к нарушению дыхательной функции. Это чревато развитием острой дыхательной недостаточности, кислородного голодания (гипоксии) головного мозга, ишемии миокарда и других опасных для жизни осложнений.
В данном материале подробно рассматриваются клинические проявления туберкулёзного плеврита. Вы узнаете о ранних симптомах, современных методах диагностики и актуальных подходах к терапии этого заболевания.
Туберкулёзный плеврит как клиническая форма
Туберкулёзный плеврит — это отдельная клиническая форма туберкулёза, суть которой заключается в специфическом воспалении плевры и скоплении экссудативной жидкости в плевральной полости.
Плевра — это серозная оболочка, состоящая из двух листков. Висцеральный (внутренний) листок плотно покрывает поверхность лёгких, а париетальный (наружный) выстилает внутреннюю поверхность грудной стенки. В области корня лёгкого эти листки соединяются, формируя замкнутое плевральное пространство. В норме это лишь потенциальная полость, так как листки紧密 соприкасаются, а между ними находится минимальное количество серозной жидкости, обеспечивающей скольжение при дыхании.
Плеврит может выступать как самостоятельное проявление туберкулёзной инфекции, так и сопровождать другие её формы: очаговую, диссеминированную, туберкулёз внутригрудных лимфатических узлов или первичный комплекс. Подавляющее большинство случаев экссудативных плевритов имеют именно туберкулёзную природу. Распространение инфекции на плевру возможно несколькими путями:
- Контактным — прямой переход воспаления с поражённого участка лёгкого на прилегающий плевральный листок.
- Лимфогенным — с током лимфы из поражённых лимфатических узлов или лёгочных очагов.
- Гематогенным — распространение микобактерий с кровотоком из любого туберкулёзного очага в организме.
Кроме того, экссудативный плеврит может развиться как осложнение деструктивных форм туберкулёза лёгких при прорыве содержимого каверны (полости распада) в плевральную полость.
Наиболее подвержены этому заболеванию дети, подростки и молодые люди. Среди всех респираторных форм туберкулёза на долю плеврита приходится 15–20% случаев. Важно отметить, что после перенесённого туберкулёзного плеврита риск развития других форм туберкулёза в последующие годы составляет 20–45%. Воспалительная реакция плевры провоцируется микобактериями туберкулёза, а экссудат может локализоваться в разных отделах: между долями лёгкого (междолевой), над диафрагмой или в области верхушки.
По своему составу воспалительный выпот может быть различным: серозным, серозно-фибринозным, фибринозным, геморрагическим (кровянистым), гнойным или холестериновым.
Наиболее типичными для туберкулёзной этиологии являются серозный, серозно-фибринозный и геморрагический экссудаты. Также жидкость различается по клеточному составу — в ней может преобладать содержание лимфоцитов, нейтрофилов или эритроцитов.
В клиническом течении экссудативного плеврита традиционно выделяют три фазы:
- Фаза экссудации — активное накопление жидкости в плевральной полости.
- Фаза стабилизации — прекращение накопления, максимальный объём выпота.
- Фаза резорбции — постепенное рассасывание экссудата.
Симптоматика туберкулёзного плеврита крайне разнообразна и зависит от множества факторов: возраста и общего состояния пациента, наличия сопутствующих форм туберкулёза, характера и количества выпота, локализации воспаления.
Исходя из особенностей начала болезни, можно выделить несколько клинических вариантов:
- Постепенное начало. Состояние ухудшается в течение 2–3 недель: нарастает слабость, утомляемость, появляется потливость, периодические боли в боку, редкий кашель, ухудшается аппетит, температура держится на субфебрильных цифрах. Затем следует резкий подъём температуры до 38–39°C, усиливаются боли и кашель, появляется одышка. Рентгенологически в этот период обычно подтверждается наличие жидкости.
- Острое начало. Заболевание манифестирует внезапно, часто на фоне полного здоровья. Резко поднимается температура до 38–39°C, возникают интенсивные боли в груди и сухой кашель. Через 3–4 дня боли могут стихнуть, но нарастает одышка из-за активного накопления экссудата.
- Бурное (экстренное) начало. Начало характеризуется тяжёлым общим состоянием: выраженной слабостью, сильной головной болью, высокой лихорадкой, расстройством пищеварения, одышкой и кашлем. Диагноз часто становится очевидным после обнаружения выпота.
- Стертое или бессимптомное начало. Встречается реже и может проявляться лишь незначительной слабостью и одышкой при физической нагрузке.
Методы современной диагностики
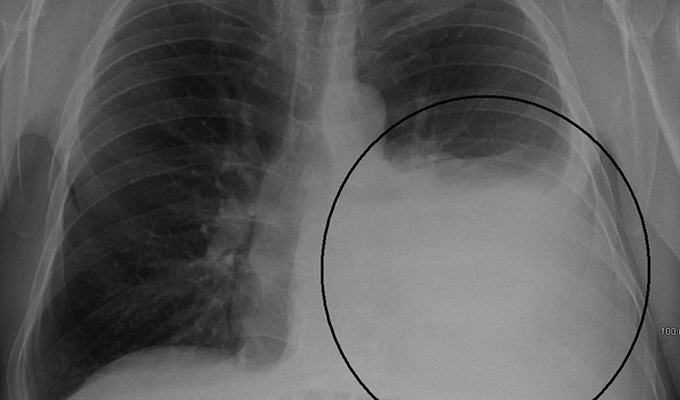
Рентгенологическое исследование органов грудной клетки является основным и высокоинформативным методом для диагностики выпотного плеврита. На рентгенограмме типичная картина: гомогенное затемнение с чёткой верхней границей в виде дугообразной линии (линия Дамуазо), расположенное в нижних и наружных отделах лёгочного поля. Снижение прозрачности всего лёгочного поля на стороне поражения связано с воспалительным утолщением плевральных листков.
На туберкулёзную природу плеврита часто указывают сопутствующие специфические изменения в лёгочной ткани: очаги, фиброзные рубцы или кальцинаты в корнях лёгких.
Туберкулиновые пробы (проба Манту, Диаскинтест) при туберкулёзном плеврите обычно дают положительный результат, за исключением случаев тяжёлого гнойного процесса (эмпиемы плевры), когда может наблюдаться анергия (отсутствие реакции).
Окончательный диагноз устанавливается на основании исследования плевральной жидкости, полученной при диагностической пункции (торакоцентезе). Проводится её бактериологический посев для выявления микобактерий туберкулёза, а также цитологический и биохимический анализы для определения характера экссудата.
Специфическая и гормональная терапия
Лечение туберкулёзного плеврита имеет свои особенности. Помимо длительной (не менее 9 месяцев) комбинированной химиотерапии противотуберкулёзными препаратами, ключевое значение имеет своевременное и полное удаление плеврального выпота. Регулярные пункции необходимы для эвакуации жидкости до полного прекращения её накопления. Это позволяет предотвратить формирование грубых плевральных спаек и шварт, которые в будущем могут severely ограничить подвижность лёгкого и диафрагмы, приводя к дыхательной недостаточности.
Прогноз при адекватном и своевременном лечении, как правило, благоприятный. Клинические наблюдения показывают, что полноценный курс специфической терапии в сочетании с удалением выпота и, при необходимости, коротким курсом глюкокортикоидов (для подавления воспаления и профилактики спаек) значительно снижает риск развития активного туберкулёза лёгких в будущем. Если же лечение было неполным или не проводилось, у трети пациентов в течение 2–3 лет возникает активный туберкулёзный процесс в лёгких.
Осложнение: гнойный туберкулёзный плеврит (эмпиема плевры)
Гнойный плеврит, или туберкулёзная эмпиема плевры, рассматривается как тяжёлое осложнение. Он чаще всего развивается вследствие нагноения изначально серозного экссудата либо при массивном обсеменении плевры микобактериями. Также эмпиема может возникнуть при прорыве каверны с смешанной бактериальной флорой в плевральную полость.
Течение гнойного плеврита всегда тяжёлое. Начало обычно острое: с высокой лихорадкой (39–40°C), ознобами, выраженной одышкой, интенсивной болью в груди, резкой слабостью и симптомами интоксикации. Состояние пациента быстро ухудшается, экссудат накапливается стремительно. Характерным признаком является отрицательная туберкулиновая проба, что свидетельствует о глубокой иммунной супрессии и тяжёлом течении инфекции.
Опасным осложнением эмпиемы является формирование свищей — патологических ходов, через которые гной может прорываться в бронх (бронхоплевральный свищ) или через грудную стенку наружу (торакокутанный свищ). Это приводит к хронизации процесса.
На образование бронхоплеврального свища могут указывать следующие признаки:
- Откашливание большого количества плевральной жидкости (при прорыве).
- Стойкое наличие воздуха (пневмоторакса) в плевральной полости после пункции.
- Возникновение приступообразного кашля при введении лекарств в плевральную полость.
- Появление в мокроте красящего вещества (например, метиленового синего), предварительно введенного в плевральную полость.
Рентгенологическая картина гнойного плеврита не имеет специфических отличий от других экссудативных плевритов. Диагноз подтверждается бактериологически: микобактерии туберкулёза обнаруживаются в плевральном выпоте в 85–90% случаев, а при наличии свища — и в мокроте.
Лечение туберкулёзной эмпиемы должно быть комплексным, интенсивным и длительным. Помимо мощной противотуберкулёзной терапии, обязательны регулярные лечебные пункции или дренирование плевральной полости с её промыванием антисептиками и введением препаратов. Крайне важны мероприятия, направленные на детоксикацию и укрепление организма: полноценное высокобелковое питание, богатое витаминами, инфузионная терапия, физиотерапия в фазе рассасывания.
При неосложнённом течении исход может быть благоприятным, однако часто остаются массивные плевральные наслоения, ограничивающие функцию лёгкого. В случаях хронической эмпиемы с формированием стойких свищей или осумкованных гнойных полостей показано хирургическое лечение — плеврэктомия (удаление поражённых листков плевры) или декортикация лёгкого.



