 Фармакологическая химиотерапия при туберкулезе является основой успешной долгосрочной борьбы с этой опасной инфекцией. В настоящее время существует огромное количество специализированных препаратов, к которым пока не развилась устойчивость возбудителя этого заболевания. В большинстве случаев химиотерапия больных туберкулезом проводится по индивидуально разработанным схемам. Но есть специальный приказ Министерства Здравоохранения РФ, в котором расписаны все схемы химиотерапии при туберкулезе и режимы применения лекарственных средств в рассчитанных заранее дозировках.
Фармакологическая химиотерапия при туберкулезе является основой успешной долгосрочной борьбы с этой опасной инфекцией. В настоящее время существует огромное количество специализированных препаратов, к которым пока не развилась устойчивость возбудителя этого заболевания. В большинстве случаев химиотерапия больных туберкулезом проводится по индивидуально разработанным схемам. Но есть специальный приказ Министерства Здравоохранения РФ, в котором расписаны все схемы химиотерапии при туберкулезе и режимы применения лекарственных средств в рассчитанных заранее дозировках.
В этой статье описаны примерные варианты применения противотуберкулезных препаратов и других фармакологических средств – эта информация не является руководством к действию. Лечить подобные заболевания может толкьо опытный врач под постоянным лабораторным контролем параметров крови.
Принципы консервативного фармакологического лечения
Лечение больных туберкулезом бывает консервативным химическим терапевтическим, т.е. заключающимся в назначении останавливающих рост бактерий препаратов, и хирургическим.
Благодаря лечению туберкулеза химиотерапией удается клинически излечить до 85% своевременно выявленных больных туберкулезом легких.
Мнение, что туберкулез неизлечим, в наше время ошибочно.
При существующих фармакологических препаратах, различных методиках и схемах лечения, развитой хирургической помощи туберкулез успешно лечится. Главным принципом химиотерапии туберкулеза для успешного исхода процесса является желание больного быть здоровым, длительная и упорная борьба с недугом, четкое выполнение врачебных назначений.
Основной метод лечения всех проявлений туберкулеза — применение противотуберкулезных химических препаратов, которые, подавляя размножение бактерий туберкулеза и разрушая часть микробов, приводят к резкому уменьшению бактерий, их уменьшение создает в организме больного условия для рассасывания воспаления и восстановления нарушенных функций.
Добиться полного разрушения микробных тел в организме не удается, но количество их сокращается, они перестают размножаться или приобретают измененные морфологические и биологические свойства. При неправильно проводимой химической терапии может развиться лекарственная устойчивость микобактерий, для ее предотвращения лечение проводится комбинацией из трех—восьми препаратов. Каждому больному индивидуально выбирают наиболее показанные фармакологические препараты для комбинации, определяются их оптимальная суточная доза, кратность ее приема.
Методы введения химических препаратов внутрь — внутримышечно, внутривенно, в виде аэрозолей, заливок. Лечение больных туберкулезом любой локализации проводится в соответствии с режимами лечения, которые строго контролируются врачебной коллегией.
Режимы, сроки лечения назначаются в зависимости от формы и фазы туберкулезного процесса, всего имеется 4 Режима. Каждый режим подразделяется на две фазы: интенсивную — более короткую с максимальным количеством препаратов (5—8); и фазу продолжения (5—12 месяцев) с приемом от трех до пяти препаратов.
Классификация основных и резервных противотуберкулезных препаратов
Все противотуберкулезные препараты подразделяются на две группы: основные и резервные.
К основным препаратам противотуберкулезного действия относятся:
- «Изониазид» («Фтивазид», «Метазид», «Феназид»);
- «Стрептомицин»;
- «Рифампицин»;
- «Этамбутол»;
- «Пиразинамид».
К резервным лекарствам по классификации противотуберкулезных препаратов относятся:
- «Канамицин» («Калреомецин», «Амикацин»);
- «Протионамид» («Рифабутин», «Этионамид», «Циклосерин»);
- ПАСК (ПАС, «Пасконат», фторхинолоны).
Гидразид изоникотиновой кислоты — ГИНК («Изониазид», «Тубазид») — кристаллический порошок белого цвета, хорошо растворимый в воде. К изониазиду наиболее чувствительны возбудители туберкулеза человеческого вида, он активно действует на быстроразмножающиеся возбудители туберкулеза, в высоких концентрациях оказывает губительное действие. «Изониазид» активен в отношении внутри- и внеклеточно расположенных микобактерий, развитие других микроорганизмов не подавляет. «Изониазид» быстро всасывается (максимальная концентрация его в крови достигается через 1,5—2 часа), проникает в почки, мышцы, селезенку, легкие, мозг, кишечник, кожу, а также в слюну, плевральную и спинномозговую жидкость.
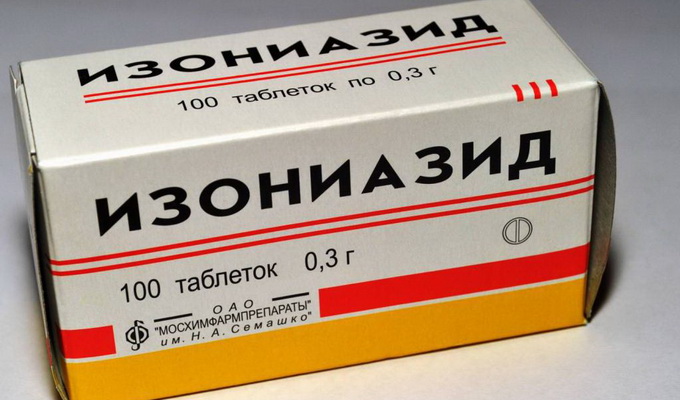
«Изониазид» — отечественный препарат, выпускается в таблетках по 0,1 и 0,3 г и в виде 10%-ного раствора — 5 мл в ампуле. Суточная доза препарата — 5—10 мг/кг. «Изониазид» назначают внутрь после еды, внутривенно (капельно или струйно), внутримышечно, внутрь полостей в легких, в виде ингаляций, внутрь оболочек легких, внутрь брюшного пространства.
Производные гидразида изоникотиновой кислоты — «Фтивазид» и «Метазид» — плохо растворимы в воде, медленно и не полностью всасываются желудочно-кишечным трактом. Средняя суточная доза «Фтивазида» — 30—40 мг/кг, принимают в 1—2 приема, «Метазида» — 20 мг/кг, принимают в один прием.
Принимают эти препараты внутрь до еды.
«Фтивазид» и «метазид» — отечественные препараты, выпускаются в виде таблеток по 0,3 и 0,5 г.
Самозид растворимый — 5%-ный раствор по 5-10 мл в ампуле — чаще всего применяется для эндобронхиальных введений; также можно вводить подкожно, внутримышечно, внутривенно, капельно, в спинной мозг.
Производные ГИНК — «Фтивазид», «Метазид», «Самозид» — обладают менее выраженным действием, чем изониазид, однако и менее токсичны. Назначают их, как правило, больным в случае плохой переносимости изониазида, особенно детям и пожилым людям.
«Изониазид» противопоказан больным эпилепсией, ишемической болезнью сердца, при заболеваниях центральной нервной системы.
«Рифампицин» («рифадин», «римактан», «бенемицин») является полусинтетическим антибиотиком. Высокоактивен по отношению ко многим микроорганизмам, наиболее чувствительны к нему стафилококки и микобактерии туберкулеза. «Рифампицин» подавляет развитие возбудителей туберкулеза, оказывает выраженное бактериостатическое и бактерицидное действие.
«Рифампицин» — кристаллический порошок коричнево-красного цвета, плохо растворим в воде.
При приеме препарата моча, слезная жидкость, мокрота могут окрашиваться в оранжево-красный цвет. «Рифампицин» хорошо всасывается в кишечнике, принимают его внутрь за 30—60 минут до еды один раз в сутки. Суточная доза препарата для взрослого — 10 мг/кг, для детей — 8 мг/кг. Максимальная концентрация в крови достигается через 2—3 часа и сохраняется 12 часов. Выводится из организма печенью. Антибиотик хорошо проникает в ткани и жидкости организма.
«Рифампицин» выпускается в виде капсул в дозе 0,15 и 0,3 г и в ампулах в виде стерильного порошка для внутривенного введения. Растворяется перед введением 5% -ной глюкозой.
«Рифампицин» противопоказан при заболеваниях печени и в первые три месяца беременности.
Правильный прием противотуберкулезных препаратов
«Этамбутол» («диамбутол», «миамбутол», «амбутол», «микобутол», «либутол») оказывает бактериостатическое действие преимущественно на быстроразмножающихся возбудителей туберкулеза, действует на вне- и внутриклеточно расположенные микробы. Максимальный уровень в крови достигается через 2—3 часа после приема препарата.
«Этамбутол» принимают внутрь до еды, в один прием всю суточную дозу. Для взрослых суточная доза — 25 мг/кг, для детей — 20 мг/кг, выпускается препарат в таблетках в дозе 0,1 и 0,4 г.
«Этамбутол» противопоказан при невритах зрительного нерва, катаракте, ретините. Поэтому перед назначением препарата обязателен осмотр врачом-окулистом, и в процессе лечения рекомендуется ежемесячно проводить контроль зрения.
С осторожностью назначают прием противотуберкулезных препаратов этого типа больным со сниженной функцией почек из-за возможности его накопления в почках.
«Протионамид» («этионамид», «трекатор») действует на внутри- и внеклеточно расположенные микобактерии, активен по отношению к атипичным возбудителям туберкулеза. «Протионамид» медленно всасывается желудочно-кишечным трактом, быстро распределяется по тканям организма, хорошо проникает в спинномозговую жидкость. Максимальный уровень концентрации в крови достигается через 1—3 часа после приема, суточная доза для взрослых — 0,5—0,75 г, принимается 2—3 раза в день после еды.
«Протионамид» выпускается в таблетках, покрытых оболочкой, по 0,25 г и в виде свечей.
«Этионамид» выпускается в таблетках, также покрытых оболочкой, в дозе 0,25 г и во флаконах по 0,5 г для внутривенного капельного введения.
«Протионамид» противопоказан при заболеваниях желудочно-кишечного тракта, печени, при тяжелом сахарном диабете, эпилепсии, беременности.
«Протионамид» и «этионамид» обладают одинаковым терапевтическим эффектом, но «протионамид» переносится больными лучше.
«Стрептомицин» (стрептомицина сульфат, стрептомицина хлоркальциевый комплекс, дигидрострептомицина сульфат) активен по отношению к большинству грамотрицательных и некоторых грамположительных микроорганизмов, включая микобактерии туберкулеза, подавляет развитие быстроразмножающихся возбудителей туберкулеза, расположенных внеклеточно. Максимальная концентрация создается через 30 минут — 1 час после внутримышечного введения в нервной, почечной и легочной тканях, 80% его выводится мочой.
Суточная доза «стрептомицина» для взрослых — 1 г (16 мг/кг), вводится внутримышечно однократно, для детей — 15 мг/кг. «Стрептомицин» можно вводить в аэрозолях для распыления грудной, брюшной полости, в полости и в свищи. правильный прием не дает побочных эффектов.
«Стрептомицин» обладает токсическим действием на слуховой аппарат, хотя менее выраженным, чем «дигидрострептомицин».
Выпускается «стрептомицин» во флаконах в виде белого порошка, в дозе 0,5 и 1,0 г, хорошо растворяется в воде, новокаине и других жидкостях. Разводится непосредственно перед введением.
«Стрептомицин» противопоказан при поражении слухового аппарата, тяжелых формах гипертонической болезни, ишемической болезни сердца, нарушениях мозгового кровообращения. Нельзя назначать лицам с повышенной чувствительностью к антибиотикам.
«Канамицин сульфат» — антибиотик, высокоактивный по отношению к грамотрицательным микроорганизмам, кислотоустойчивым бактериям, в том числе и возбудителям туберкулеза.
Максимальный уровень концентрации в крови достигается через 1—2 часа, выводится почками.
«Канамицин» — белый порошок, выпускается во флаконах по 0,5 и 1,0 г в комплекте с водой для инъекций в ампулах по 2 мл, разводится непосредственно перед введением. «Канамицин» назначают по 15—20 мг/кг внутримышечно однократно, не более 1,0 г в сутки, используется также и для внутрибронхиального введения.
Противопоказания к применению «канамицина» те же, что и у «стрептомицина».
Другие лекарства основной группы
Рассмотрим и другие лекарства, принадлежащие к основной группе прямого противотуберкулезного действия.
ПАСК— натрия парааминосалициловая кислота — оказывает останавливающее действие только на быстроразмножающиеся микобактерии туберкулеза.
Этот противотуберкулезный лекарственный препарат ранее, 15—20 лет назад, очень широко применялся в лечении туберкулеза, с появлением «рифампицина» утратил свою значимость, хотя и до сегодняшнего дня имеет применение.
ПАСК выпускается в таблетках, порошках и гранулах. Выводится из организма почками. Принимают внутрь в дозе 0,15—0,2 г/кг в 2—3 приема, запивая молоком.
ПАСК противопоказан при заболеваниях желудочно-кишечного тракта, поражении почек и сердечно-сосудистой системы. Выпускается в России.
«Пиразинамид» («тизамид», «эпразин») избирательно действует на бактерии туберкулеза человеческого вида, эффективен по отношению к возбудителям туберкулеза, устойчивым к «изониазиду» и «стрептомицину», препарат активен в кислой среде. «Пиразинамид» действует на внутриклеточно расположенные, медленно размножающиеся бактерии. Препарат быстро всасывается в желудочно-кишечный тракт, максимальная концентрация его в крови достигается через 1—3 часа после приема, выводится с мочой.
Выпускается пиразинамид в таблетках по 0,5 г, принимают его внутрь после еды, суточная доза для взрослых 25 мг/кг, для детей — 20 мг/кг.
Противопоказаны основные противотуберкулезные препараты при нарушении функции печени, подагре, с осторожностью следует применять их лицам с язвенной болезнью желудка и двенадцатиперстной кишки, при тяжелом сахарном диабете.
Все перечисленные современные противотуберкулезные препараты находятся на вооружении фтизиатров уже более 20 лет, они достаточно эффективны и повсеместно применяются для лечения туберкулеза любой локализации.
Новые разработки противотуберкулезных препаратов
Возбудители туберкулеза на протяжении всего периода применения антибактериальных препаратов привыкли и приспособились к ним, поэтому не всегда при лечении ими достигается достаточный эффект.
Ученые всего мира длительное время заняты разработками новых, более эффективных противотуберкулезных препаратов. Эти препараты должны обладать высоким губительным действием на все формы микобактерии туберкулеза и минимальным побочным эффектом, хорошей переносимостью.
В результате поисков появились комбинированные новые противотуберкулезные препараты, когда в одной таблетке содержится от двух до пяти химиопрепаратов.
«Майрин» — 1 таблетка, покрытая оболочкой, содержит:
- этамбутола гидрохлорида — 0,5 г;
- рифампицина — 0,15 г;
- изониазида — 0,75 г.
Препарат активен в отношении быстрорастущих возбудителей туберкулеза, эффективен при лечении начальных фаз легочного и внелегочного туберкулеза, эффект усиливается в комбинации с другими противотуберкулезными препаратами — стрептомицином, пиразинамидом. Применяется внутрь за 1— 2 часа до еды, суточная доза для взрослых — 1 таблетка на 15 кг веса.
Побочные действия препарата: снижение остроты зрения, вопаление зрительного нерва, изредка может вызывать головную боль, бессонницу. Перед назначением необходимо обследоваться у окулиста, во время длительного приема препарата необходимо контролировать функцию почек, печени.
Выпускается «Майрин» в США.
«Рифатер» — 1 таблетка содержит:
- рифампицина — 0,12 г;
- изониазида — 0,05 г;
- пиразинамида — 0,3 г.
Препарат быстро всасывается, максимальная концентрация в крови достигается через 2 часа и в течение 8 часов сохраняется высокой. Выводится из организма с желчью и мочой, препарат активен в отношении быстрорастущих возбудителей туберкулеза, расположенных внутри- и внеклеточно.
«Рифатер» высокоэффективен в начальной фазе легочного туберкулеза.
Не рекомендуется применять его для лечения детей моложе 12 лет, при заболеваниях печени и хроническом алкоголизме.
«Рифатер» применяется внутрь за 1—2 часа до еды, суточная доза в 1 прием. Доза препарата устанавливается с учетом массы больного:
- менее 40 кг — 3 таблетки;
- 40—49 кг — 4 таблетки;
- 50—64 кг — 5 таблеток;
- 65 кг и более — 6 таблеток.
Курс лечения — 2 месяца. В последующие 4 месяца рекомендуется перейти на прием «Рифинага».
Препарат производится во Франции.
«Рифинаг» — 1 таблетка содержит:
- рифампицина — 0,15 г;
- изониазида — 0,1 г.
«Рифинаг-150» — 1 таблетка содержит:
- рифампицина — 0,15 г;
- изониазида — 0,3 г.
«Рифинаг» хорошо всасывается желудочно-кишечным трактом, максимальная концентрация препарата в крови достигается ко второму часу, хорошо проникает в жидкости и ткани организма, из организма выводится с желчью и мочой. Препарат обладает высокой активностью в отношении всех микобактерий туберкулеза, обеспечивает быстрое рассасывание легочного и внелегочного туберкулеза. Эффективен при запущенных и распространенных процессах.
«Рифинаг» противопоказан при желтухах, острых заболеваниях печени, тяжелых заболеваниях почек.
Препарат может вызывать побочные действия в виде болей в желудке, тошноты, рвоты, поноса, нарушения функций печени.
Принимают «рифинаг» утром натощак, в один прием суточную дозу: «рифинаг-150» — 3-4 таблетки, «рифинаг-300» — 2 таблетки.
Препарат выпускается во Франции.
«Максаквин» (ломефлоксацин) выпускается в таблетках, покрытых оболочкой. Антибактериальный, убивающий бактерии препарат, нарушает структуру и функцию бактерий туберкулеза, что приводит к их гибели. Препарат быстро и почти полностью всасывается при приеме внутрь, хорошо проникает в ткани и жидкости организма, даже в кожу и кости.
«Максаквин» в комплексе с другими противотуберкулезными препаратами применяется для лечения туберкулеза, бронхита, инфекций мочеполовой системы, гонореи, раневых и ожоговых инфекций.
Принимается препарат по 1 таблетке (0,4 г) 1-2 раза в сутки. Курс лечения туберкулеза определяется индивидуально, ориентировочно — 2—3 месяца.
Для профилактики дисбактериоза рекомендовано принимать «нистатин» или «леворин».
Выпускается препарат в США.
«Фтизапирам» — 1 таблетка содержит:
- изониазида — 0,1 г;
- пиразинамида — 0,5 г.
Суточная доза — 4—6 таблеток.

«Форкокс» («изониазид», «этанбутол», «рифампицин», «пиразинамид»). Суточная доза — 4—6 таблеток (вместо 11—13).

«Протиокомб» («протионамид», «этамбутол», «пиразинамид», витамин В6, «ломефлоксацин»). Суточная доза — 4—6 таблеток.
Существует множество других препаратов.
Симптоматическая терапия больных туберкулезом
До открытия специфических противотуберкулезных препаратов лечебная и симптоматическая терапия являлась основным и единственным методом лечения больных туберкулезом.
В настоящее время, когда основное место в терапии принадлежит антибактериальным препаратам, неспецифические средства воздействия на организм больного не потеряли своего значения, они повышают эффективность и сокращают сроки лечения.
Кроме того, длительный прием антибактериальных препаратов может сопровождаться побочным их действием, поэтому возникает необходимость в применении средств, способствующих восстановлению функций пораженного органа и тканей. К таким средствам относятся специальные противовоспалительные препараты.
Наиболее распространенными препаратами, использующимися в настоящее время, являются гормональные препараты и, прежде всего, гормоны коры надпочечников и их синтетические производные — «гидрокортизон», «преднизолон», «триамционон», «гексаметозон».
Гормоны оказывают выраженное противовоспалительное действие, снимают аллергические реакции и за счет этого действия ограничивают развитие соединительной ткани в пораженном органе.
Применяют гормоны при тех формах туберкулеза, которые протекают с выраженной воспалительной реакцией, — это выпотной плеврит, острый мало очаговый туберкулез, воспалительный процесс, а также туберкулезный менингит.
Гормоны назначают обязательно в сочетании с противотуберкулезными препаратами.
Чаще всего применяется «преднизолон» в таблетках, в дозе 20 мг в сутки в течение 3 — 4 недель с постепенным снижением дозы.
Являясь специфическим аллергеном, туберкулин, в зависимости от способа применения, оказывает противоаллергическое и стимулирующее действие. Механизм действия препарата многообразен и сводится к усилению лимфатического движения жидкости, расширению мелких кровеносных сосудов в зоне поражения, улучшению проникновения лекарственного препарата в очаг поражения, стимуляции восстановительных процессов. Обязательным условием туберкулиновой терапии является проведение ее на фоне полноценного противотуберкулезного лечения.
Показаниями к назначению туберкулиновой реакции являются замедленное рассасывание полостей распада, вялотекущие хронические процессы в фазе распада без признаков обострения, большие туберкулезные опухоли.
Эффективность туберкулиновой терапии возрастает, если ее применять в ранние сроки лечения — через 2— 4 месяца противотуберкулезной терапии.
Противопоказанием являются все формы туберкулеза легких в фазе обострения, с выраженной интоксикацией, устойчивостью возбудителей туберкулеза к антибактериальным препаратам.
Существует много методов введения туберкулина, наиболее оптимальная — подкожное введение.
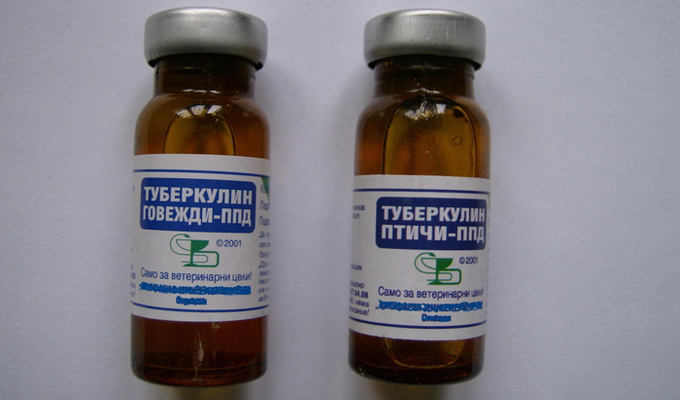
Туберкулин в определенном разведении в дозе 0,1 мл вводится под лопатку 2 раза в неделю (при нормальной Реакции на пробу Манту с 2 ТЕ). Каждая последующая доза туберкулина усиливается в 10 раз, при этом количество раствора остается 0,1 мл.
Если при очередном введении препарата появляется ярко выраженная метка (в месте введения образуется воспаление и уплотнение более 15 мм в диаметре), общая или очаговая реакция, эту концентрацию туберкулина повторяют до исчезновения возникших явлений.
Курс лечения составляет 1,5 месяца, рекомендуется проводить 2-3 таких курса. Интервалы между курсами — не менее двух недель.

«Пирогенал» — синтезированный отечественный препарат, очищенный, не ядовитый, обладает высокой биологической активностью и широким спектром применения.
Механизм действия «пирогенала» недостаточно ясен, однако накопленный клинический опыт свидетельствует о положительном действии препарата в сочетании со сдерживающими средствами.
«Пирогенал» стимулирует защитные силы организма, обладает противоаллергическим свойством, использование его при лечении туберкулеза легких значительно повышает эффективность лечения, улучшает переносимость химических препаратов.
Показано лечение «пирогеналом» при всех разрушительных формах туберкулеза после 3-5 месяцев противотуберкулезной терапии.
Противопоказан «пирогенал» больным в острой фазе туберкулеза легких, в остром периоде течения, осложненном другими формами туберкулеза, а также больным гипертонической болезнью и сахарным диабетом, беременным и лицам старше 60 лет.
«Пирогенал» вводится внутримышечно, начиная с 25-50 МПД (минимальная пирогенная доза) через день, с увеличением дозы на 25—50 МПД до максимально переносимой дозы.
Курс лечения — 20-25 инъекций. При возникновении лихорадки, болей в мышцах, суставах рекомендуется повторить прежнюю дозу до исчезновения неблагоприятных явлений. Реакции на «пирогенал» не требуют лечения, они проходят самостоятельно в течение суток.
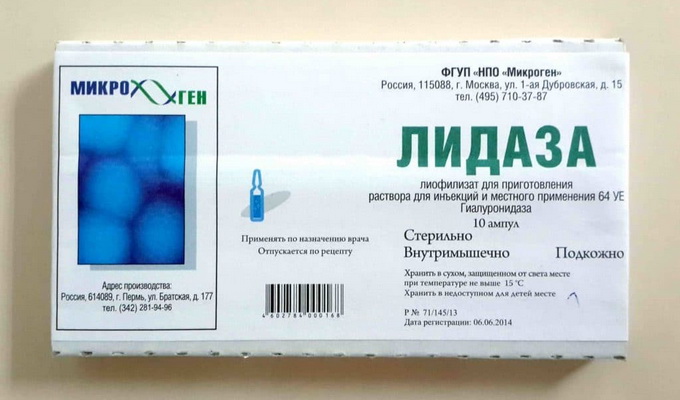
В комплексном лечении туберкулеза с успехом используют «Лидазу», которая способствует рассасыванию рубцовой ткани. В последние годы «Лидаза» используется в основном при помощи электрофореза, причем не только при туберкулезе легких, но и при других локализациях туберкулеза.
Гормональные препараты — «перабол», «ретаболил» — стимулируют белковый обмен, нормализуют минеральный обмен, ускоряют процессы заживления, сокращают сроки выделения бактерий и закрытия полостей распада.
Они показаны при всех формах туберкулеза, сопровождающихся дефицитом массы тела, длительной интоксикацией, вялым течением туберкулеза.
Назначают по 15 мл в сутки (в 3 приема), курс лечения — 2-3 месяца.

«Ретаболил» назначают по 50 мг 1 раз в неделю, 4— 5 инъекций на курс.
Оба препарата могут неблагоприятно воздействовать на печень, поэтому лечение проводится при наблюдении функции печени.
При применении гормональных препаратов требуется полноценное белковое питание, рекомендуются вливания белковых кровезаменителей.
Натрия тиосульфат в лечении туберкулеза
Отдельно хочу выделить препарат, который в последние годы стал очень широко применяться в лечении туберкулеза любой локализации, и не без основания, — речь пойдет о натрии тиосульфата.
Препарат обладает антитоксическим, противовоспалительным и противопаразитарным действием, он широко применяется при отравлениях солями тяжелых металлов; фтизиатрами замечено, что натрия тиосульфат снимает побочные действия химических препаратов, способствует более быстрому рассасыванию и заживлению туберкулезных процессов.
Выпускается препарат в ампулах, 1 ампула содержит 3 г натрия тиосульфата в 10 мл раствора.
Применяется для внутривенного введения по 10 мл (1 ампула) ежедневно, курс лечения — 30—60 инъекций.
Выпускается препарат в России.
Неспецифические стимулирующие средства
Большую группу препаратов, механизм действия которых до конца не исследован, составляют неспецифические стимулирующие средства.
Кратко остановимся на часто используемых в современных условиях.
Активизируют энергетический обмен у больных туберкулезом кокарбоксилаза и АТФ, стекловидное тело, алоэ, плазмол, ФИБС, скленин. Эти препараты являются препаратами выбора.
В качестве симптоматических средств больным туберкулезом показано назначение витаминов. Под влиянием туберкулезного отравления нарушается обеспеченность организма многими витаминами, возникает их дефицит. Противотуберкулезные препараты, ликвидируя туберкулезное отравление, приводят к улучшению обмена, в том числе и витаминного, однако могут способствовать усугублению дефицита витаминов; применение в лечении гормональных препаратов также влияет на обеспеченность организма витаминами.
Наиболее интенсивная витаминотерапия показана в первые месяцы лечения туберкулеза. Во-первых, это связано с выраженной специфическим отравлением организма, во-вторых, проявляется антивитаминное действие химических препаратов. При распространенных формах туберкулеза — рубцовой, с множественными очагами — в организме развивается аскорбиновый, никотиновый дефицит, а также дефицит витаминов А, Е, В1, В6. При разрушительных формах туберкулеза в первые полтора месяца лечения рекомендуется сочетать антибактериальную терапию с применением витаминов:
- аскорбиновая кислота (С) — 0,25 г;
- никотиновая кислота (РР) — 0,05 г;
- пантотенат кальция — 0,1 г;
- пангамат кальция (В15) — 0,075 г;
- рибофлавин (В12) — 0,0025 г;
- метионин — 2,0 г.
Весь этот комплекс рекомендовано принимать ежедневно внутрь. Кроме того, внутримышечно назначают 5% -ный раствор тиамина (В1) — 1,0 г и раствор пиридоксина (В6) — 1,0 г.
В дальнейшем при хорошей переносимости антибактериальной терапии и эффективном лечении аскорбиновая кислота назначается по 250 мг/сутки в течение 10 дней каждого месяца.
Витамины группы В также назначаются курсами в течение 10—15 дней каждого месяца, можно в виде поливитаминных препаратов.

