 Язвенный колит представляет собой хроническое воспалительное заболевание, поражающее слизистую оболочку толстой кишки. Для него характерно образование язв, отеков и кровоизлияний. В медицинской практике также используется термин «геморрагический гнойный ректоколит». Заболевание может протекать скрыто, с периодическими обострениями, или иметь ярко выраженную симптоматику. Наиболее уязвимыми группами являются люди в возрасте 20-40 лет и старше 55 лет. Воспаление может охватывать всю толстую кишку (тотальная форма) или отдельные ее сегменты (сегментарная форма), практически всегда вовлекая прямую кишку.
Язвенный колит представляет собой хроническое воспалительное заболевание, поражающее слизистую оболочку толстой кишки. Для него характерно образование язв, отеков и кровоизлияний. В медицинской практике также используется термин «геморрагический гнойный ректоколит». Заболевание может протекать скрыто, с периодическими обострениями, или иметь ярко выраженную симптоматику. Наиболее уязвимыми группами являются люди в возрасте 20-40 лет и старше 55 лет. Воспаление может охватывать всю толстую кишку (тотальная форма) или отдельные ее сегменты (сегментарная форма), практически всегда вовлекая прямую кишку.
Классификация и формы заболевания
Для выбора правильной тактики лечения и профилактики рецидивов врачи классифицируют язвенный колит по локализации, течению и степени тяжести.
Классификация по локализации
В зависимости от расположения пораженных участков выделяют несколько основных типов:
- Региональный колит – воспаление ограничено небольшим участком слизистой. Однако без лечения очаг может расшириться.
- Тотальный неспецифический колит – тяжелая форма, при которой воспаление поражает всю слизистую оболочку толстой кишки и может проникать вглубь мышечного слоя.
- Левосторонний колит – воспалительный процесс локализуется в нисходящей ободочной и сигмовидной кишке, что обуславливает характерные боли в левой части живота.
- Неспецифический язвенный проктит – наиболее легкая форма, при которой воспаление затрагивает только прямую кишку.
Важно понимать, что лечение поверхностного воспаления всегда проще, чем борьба с глубокими язвами. Поэтому при появлении любых настораживающих симптомов, длящихся более нескольких дней, необходимо пройти обследование.
Формы течения болезни
По характеру течения заболевание подразделяют на три основные формы:
- Острая форма. Характеризуется быстрым началом, сильными болями, отеком и утолщением складок слизистой. Воспаление обычно ограничивается слизистым и подслизистым слоями.
- Хроническая форма. Часто связана с генетической предрасположенностью. Протекает вяло, с периодическим дискомфортом, нарушениями стула, вздутием. Боли носят ноющий или спастический характер.
- Рецидивирующая (хронически-рецидивирующая) форма. Представляет собой чередование периодов ремиссии (когда симптомы почти отсутствуют) и обострений, схожих с острой формой болезни.
Дистальный колит и степени тяжести
Особой разновидностью хронического заболевания является дистальный колит (проктосигмоидит), при котором одновременно воспаляются прямая и сигмовидная кишка. Это вызывает режущие боли внизу живота слева, отдающие в поясницу и пах. К дистальным формам также относится изолированный сигмоидит, который могут провоцировать инфекции, запоры и каловые камни.
Степень тяжести язвенного колита напрямую влияет на прогноз и тактику лечения:
- Легкая степень. Воспаление локализовано, симптомы слабо выражены или отсутствуют. Часто обнаруживается случайно при обследовании.
- Средняя степень. Появляются микроязвы, возможна незначительная кровоточивость, симптомы становятся заметными.
- Тяжелая степень. Массивное поражение кишечника с глубокими кровоточащими язвами, значительной кровопотерей и общей интоксикацией организма. Требует неотложной медицинской помощи.
Причины развития язвенного колита
 Точная этиология заболевания до конца не изучена, но выделен ряд ключевых факторов, способствующих его развитию:
Точная этиология заболевания до конца не изучена, но выделен ряд ключевых факторов, способствующих его развитию:
- Инфекции и дисбактериоз: бактерии (шигеллы, сальмонеллы), вирусы и нарушение микрофлоры кишечника.
- Нерациональное питание: диеты, бедные клетчаткой, но богатые простыми углеводами, употребление грубой, раздражающей пищи (например, при сыроедении).
- Генетическая предрасположенность: риск выше, если заболевание было у близких родственников.
- Аутоиммунные нарушения: чрезмерная реакция иммунной системы на собственные клетки кишечника или безвредные бактерии.
- Психосоматические факторы: хронический стресс и психологические травмы, которые ослабляют иммунитет и нарушают нервную регуляцию работы кишечника.
- Вредные привычки: токсины алкоголя и табачного дыма могут раздражать слизистую, хотя роль курения остается дискуссионной.
Интересно, что заболевание чаще диагностируется у женщин, а люди, перенесшие аппендэктомию (удаление аппендикса), болеют реже. Язвенный колит не связан напрямую с язвой желудка, хотя некоторые провоцирующие факторы у этих болезней общие.
Симптомы: от кишечных проявлений до системных нарушений
Симптоматику язвенного колита можно разделить на две большие группы: кишечную и внекишечную.
Кишечные симптомы
Основные проявления связаны с нарушением работы толстой кишки:
- Диарея: стул становится жидким, кашицеобразным, учащается до 4-8 и более раз в сутки.
- Патологические примеси в кале: кровь, слизь, гной. Характер и количество примесей напрямую зависят от тяжести болезни.
- Боли в животе: чаще схваткообразные, локализуются в нижних отделах, особенно в левой стороне.
- Тенезмы: болезненные ложные позывы к дефекации.
Внекишечные симптомы
Воспалительный процесс в кишечнике часто отражается на всем организме:
- Общая слабость, потеря аппетита, снижение веса.
- Повышение температуры тела.
- Поражения суставов (артриты).
- Кожные проявления (узловатая эритема, гангренозная пиодермия).
- Воспалительные заболевания глаз (увеит, эписклерит).
- Стоматит.
- Поражения печени и желчевыводящих путей (первичный склерозирующий холангит).
Острая форма характеризуется резким ухудшением состояния, лихорадкой, сильными болями. Хроническая и рецидивирующая формы могут долгое время проявляться лишь незначительным дискомфортом, что затрудняет диагностику.
Диагностика: современные подходы
Для постановки точного диагноза необходим комплексный подход:
- Лабораторные исследования:
- Общий анализ крови: выявляет анемию (снижение гемоглобина), признаки воспаления (повышение СОЭ, лейкоцитоз).
- Биохимический анализ крови: показывает снижение уровня железа, повышение С-реактивного белка, иммуноглобулинов.
- Анализ кала: для обнаружения крови, слизи, гноя, а также исключения инфекционной природы диареи.
- Инструментальные исследования – «золотой стандарт» диагностики:
- Фиброколоноскопия с биопсией: самый информативный метод. Позволяет визуально оценить состояние слизистой, взять образцы тканей для анализа и точно определить локализацию и степень воспаления.
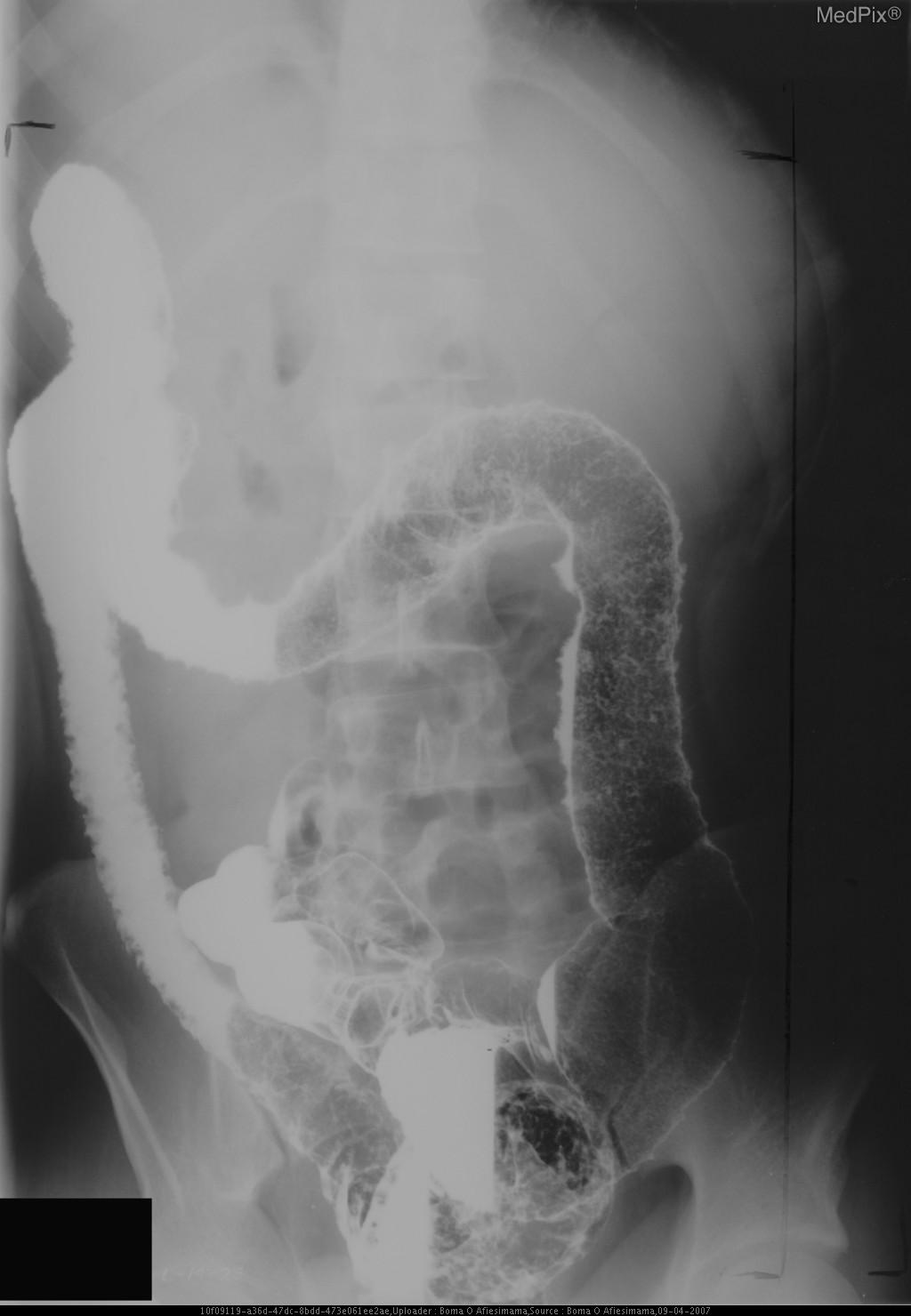
- Ирригоскопия (рентген с контрастом): применяется, когда проведение колоноскопии невозможно или опасно (при остром тяжелом воспалении). Позволяет оценить рельеф кишки, выявить язвы, сужения, но менее информативна для мелких изменений.
Дифференциальная диагностика проводится с болезнью Крона, острыми кишечными инфекциями, дивертикулитом, синдромом раздраженного кишечника и колоректальным раком.
Современные методы лечения
Цели терапии – купировать воспаление, добиться стойкой ремиссии, предотвратить осложнения и улучшить качество жизни пациента. Лечение всегда подбирается индивидуально.
Интегральный (комплексный) подход
Наиболее эффективной считается стратегия, направленная не только на кишечник, но и на устранение причин болезни:
- Противовоспалительная и медикаментозная терапия – основа лечения.
- Коррекция иммунного статуса для снижения патологической активности иммунной системы.
- Психотерапевтическая поддержка для борьбы со стрессом – одним из ключевых триггеров.
- Восстановление микрофлоры кишечника (лечение дисбактериоза).
- Терапия сопутствующих заболеваний (печени, желчевыводящих путей и др.).
Основные группы препаратов
В арсенале врачей есть несколько линий лекарственных средств:
- Противовоспалительные препараты 5-АСК (аминосалицилаты): «Месалазин», «Сульфасалазин». Применяются как для лечения обострений, так и для длительной поддерживающей терапии.
- Кортикостероиды (гормоны): «Преднизолон», «Будесонид». Мощные противовоспалительные средства для купирования острых тяжелых обострений. Из-за серьезных побочных эффектов не предназначены для длительного приема.
- Иммуносупрессоры: «Азатиоприн», «Циклоспорин», «Метотрексат». Подавляют избыточную активность иммунной системы. Используются при неэффективности гормонов или для снижения их дозы.
- Генно-инженерные биологические препараты: Инфликсимаб («Ремикейд»), Адалимумаб («Хумира»). Современные таргетные лекарства, блокирующие конкретные звенья воспаления (например, ФНО-альфа). Назначаются при тяжелых формах, резистентных к другой терапии.
- Симптоматическая терапия:
- Антидиарейные средства («Лоперамид») – с осторожностью.
- Обезболивающие (спазмолитики, в тяжелых случаях – «Трамадол»).
- Кровоостанавливающие препараты («Дицинон», аминокапроновая кислота).
- Препараты железа для коррекции анемии.
- Антидепрессанты и анксиолитики для нормализации психоэмоционального состояния.
- Антибиотики назначаются ограниченно, только при подтвержденной бактериальной инфекции или осложнениях.
Диета и образ жизни
Питание играет crucial роль в лечении и профилактике обострений:
- При обострении: щадящая, механически и химически обработанная пища (стол №4 по Певзнеру). Исключаются грубая клетчатка (сырые овощи, отруби), молоко, жирное, жареное, острое, алкоголь.
- В ремиссии: полноценное, сбалансированное питание с достаточным количеством белка (нежирное мясо, рыба), витаминов. Продукты, богатые клетчаткой, вводятся постепенно и осторожно.
- Режим питания – дробный, небольшими порциями 5-6 раз в день.
- Важен отказ от курения, умеренная физическая активность, минимизация стрессов.
Хирургическое лечение
Операция показана при развитии жизнеугрожающих осложнений или неэффективности консервативной терапии:
- Массивное кишечное кровотечение.
- Перфорация (разрыв) стенки кишки.
- Токсический мегаколон (резкое расширение кишки).
- Высокий риск или наличие колоректального рака.
Основная операция – проктоколэктомия (удаление всей толстой и прямой кишки) с созданием илеостомы или формированием илеоанального резервуара (илеоанальный анастомоз).
Осложнения и прогноз
При отсутствии адекватного лечения язвенный колит может привести к серьезным осложнениям:
- Кишечные: массивные кровотечения, перфорация кишки, токсический мегаколон, стриктуры (сужения), рак толстой кишки (риск повышается при длительном течении тотального колита).
- Системные: тяжелые формы артрита, поражения печени, остеопороз (часто вследствие длительного приема гормонов).
Прогноз зависит от формы и тяжести заболевания. При адекватном лечении и соблюдении рекомендаций врача у большинства пациентов удается достичь длительной ремиссии и высокого качества жизни. Необходимо пожизненное диспансерное наблюдение у гастроэнтеролога, регулярные обследования (включая колоноскопию для контроля за состоянием слизистой и раннего выявления дисплазии).
Профилактика первичного возникновения болезни сложна из-за неясной этиологии. Однако для профилактики обострений ключевыми являются соблюдение диеты, управление стрессом, отказ от самолечения и необоснованного приема лекарств (особенно НПВС), а также строгое следование назначенной терапии.



