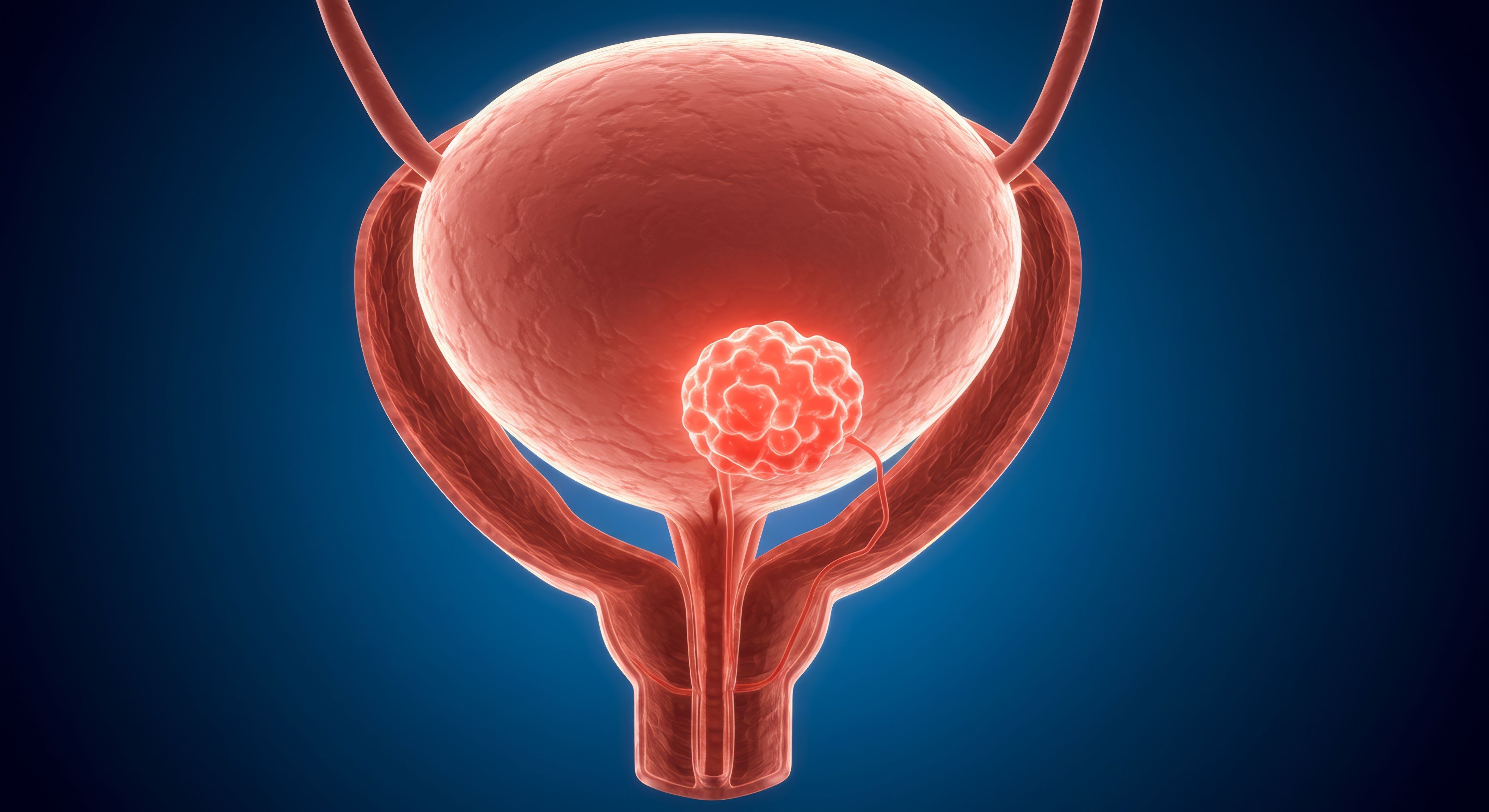
Онкологические заболевания остаются одной из главных угроз для здоровья современного человека. Среди них рак мочевого пузыря занимает особое место, ежегодно поражая десятки тысяч людей по всему миру. Эта патология развивается из клеток слизистой оболочки мочевого пузыря, которые начинают бесконтрольно делиться и мутировать под воздействием различных факторов. Статистика показывает, что мужчины сталкиваются с этим заболеванием в три раза чаще женщин, что объясняется как профессиональными рисками, так и анатомическими особенностями мочевыделительной системы.
Что провоцирует развитие болезни?
Мочевой пузырь – это полый мышечный орган, отвечающий за накопление и выведение мочи. Его внутренняя оболочка особенно уязвима к воздействию вредных веществ, которые могут спровоцировать злокачественное перерождение клеток. Основными факторами риска считаются:
Профессиональные вредности. Постоянный контакт с химическими веществами – красителями, растворителями, ароматическими аминами – значительно повышает риск. В группе особого внимания работники текстильной, полиграфической, химической промышленности, а также сотрудники химчисток.
Хронические воспаления. Длительно текущие инфекционные заболевания мочевого пузыря, такие как хронический цистит или паразитарная инфекция шистосомоз, создают условия для повреждения слизистой и последующей мутации клеток.
Курение. Это один из наиболее значимых факторов. Канцерогены табачного дыма, выводясь с мочой, длительно контактируют со слизистой оболочкой, повреждая ее и изменяя структуру ДНК клеток.
Предшествующее лечение. Пациенты, ранее проходившие лучевую терапию на область малого таза или принимавшие определенные химиотерапевтические препараты (например, Циклофосфамид), имеют повышенный риск развития вторичных опухолей мочевого пузыря.
Возраст. Пик заболеваемости приходится на возраст после 60 лет, что связано с общим старением организма, снижением иммунитета и накоплением воздействия негативных факторов в течение жизни.
Первые тревожные сигналы
Коварство болезни на ранних этапах – в смазанной или отсутствующей симптоматике. Однако некоторые изменения в привычном процессе мочеиспускания должны насторожить:
- Учащенные позывы, особенно в ночное время.
- Ощущение неполного опорожнения мочевого пузыря.
- Прерывистое, затрудненное мочеиспускание, требующее усилий.
Эти признаки могут указывать и на другие урологические проблемы (аденома, камни), но их появление – веский повод для немедленного обращения к урологу.
Явные симптомы прогрессирующего заболевания
Игнорирование ранних признаков приводит к появлению более тяжелых и опасных симптомов. Главный из них – гематурия (примесь крови в моче). Кровь может появляться эпизодически или присутствовать постоянно, окрашивая мочу в розовый, красный или коричневый цвет. Опасность представляет образование крупных кровяных сгустков, способных перекрыть мочеиспускательный канал и вызвать острую задержку мочи.
К гематурии часто присоединяются:
- Боли внизу живота, в боку или пояснице.
- Общая слабость, упадок сил, потеря веса.
- Субфебрильная температура (37.0 – 37.5°C).
- Развитие анемии из-за хронической кровопотери.
Появление этих симптомов требует срочного медицинского вмешательства.
Как выявляют рак мочевого пузыря: этапы диагностики
Диагностический путь начинается с консультации уролога и лабораторных исследований:
- Анализы мочи и крови. Общий анализ мочи подтверждает наличие крови и возможной инфекции. В анализе крови могут выявляться признаки анемии и воспаления. Ключевое значение имеет анализ на специфические онкомаркеры в крови.
- Ультразвуковое исследование (УЗИ). Позволяет визуализировать опухоль, оценить ее размеры и локализацию, хотя мелкие новообразования могут остаться незамеченными.
- Цистоскопия с биопсией. Это «золотой стандарт» диагностики. Через мочеиспускательный канал вводится тонкий оптический прибор (цистоскоп), который позволяет врачу осмотреть внутреннюю поверхность пузыря. При обнаружении подозрительного участка берется фрагмент ткани для гистологического исследования (биопсия). Именно биопсия дает окончательный ответ о злокачественности процесса, типе опухоли и степени ее агрессивности.
- Дополнительные методы. Для уточнения распространенности процесса (стадирования) могут назначаться КТ или МРТ органов малого таза и брюшной полости с контрастированием.
Стадии развития заболевания: от 0 до IV
Определение стадии рака критически важно для выбора тактики лечения и прогнозирования его исхода.
- Стадия 0 (in situ). Опухолевые клетки обнаруживаются только на поверхности слизистой оболочки, не прорастая вглубь.
- Стадия I. Опухоль прорастает в подслизистый слой, но не затрагивает мышечную стенку пузыря.
- Стадия II. Новообразование проникает в мышечный слой стенки органа.
- Стадия III. Опухоль распространяется на жировую ткань вокруг мочевого пузыря и может поражать соседние органы (простату у мужчин, матку или влагалище у женщин).
- Стадия IV. Самая тяжелая. Рак дает метастазы в отдаленные лимфоузлы и органы (печень, легкие, кости). На этой стадии радикальное хирургическое лечение часто невозможно.
Именно поэтому так важна ранняя диагностика, когда болезнь наиболее эффективно поддается терапии.
Современные подходы к лечению
Выбор метода лечения напрямую зависит от стадии заболевания, типа опухоли и общего состояния пациента. Используется комплексный подход, часто сочетающий несколько методов.
Хирургическое лечение:
- Трансуретральная резекция (ТУР). Малоинвазивная операция через мочеиспускательный канал для удаления поверхностных опухолей (стадии 0 и I).
- Радикальная цистэктомия. Полное удаление мочевого пузыря. Применяется на стадиях II-III, а иногда и при агрессивных опухолях стадии I. У мужчин часто удаляется также простата и семенные пузырьки, у женщин – матка с придатками и часть влагалища. Для отведения мочи формируется искусственный мочевой пузырь из отрезка кишечника или выводится стома (уростома).
Консервативные методы:
- Внутрипузырная иммунотерапия (БЦЖ). Введение вакцины БЦЖ в полость мочевого пузыря для стимуляции местного иммунного ответа против опухолевых клеток. Эффективна для профилактики рецидивов после ТУР.
- Химиотерапия. Может применяться внутрипузырно (местно) при поверхностных опухолях или системно (в виде инъекций/капельниц) для лечения инвазивного рака и метастазов. Часто используется до или после операции (неоадъювантная и адъювантная терапия).
- Лучевая терапия. Может быть альтернативой операции для некоторых пациентов или использоваться в паллиативных целях для облегчения симптомов на поздних стадиях.
Прогноз выживаемости напрямую коррелирует со стадией: при 0-I стадии пятилетняя выживаемость превышает 85-90%, при II стадии – около 60-70%, при III – 40-50%, а при IV стадии – не более 10-15%.
Роль питания в процессе лечения и восстановления
Сбалансированная диета – важная часть поддерживающей терапии. После цистэктомии питание начинается с парентерального (внутривенного), затем переходят на жидкую и щадящую диету. Общие рекомендации включают:
- Отказ от жареной, копченой, острой пищи и избытка красного мяса.
- Увеличение доли растительной пищи, богатой клетчаткой и антиоксидантами: томаты, морковь, тыква, болгарский перец, листовая зелень.
- Особое внимание продуктам с ликопином (томаты) и селеном (орехи, морепродукты), которые обладают доказанными противоопухолевыми свойствами.
- Дробное питание небольшими порциями 5-6 раз в день.
- Адекватный питьевой режим (если нет медицинских ограничений).
Важно помнить, что рак мочевого пузыря имеет высокий риск рецидива, поэтому даже после успешного лечения необходим пожизненный регулярный контроль у уролога или онколога с проведением цистоскопии и других обследований по графику.

