 Неврологические заболевания часто требуют длительного, иногда пожизненного лечения. Основная стратегия сводится к контролю острых состояний и предотвращению рецидивов. В большинстве случаев терапия основывается на медикаментах, и среди них особое место занимают глюкокортикостероиды (ГКС) благодаря своей высокой эффективности. Однако сочетание продолжительного курса лечения с применением ГКС неизбежно влечет за собой ряд побочных эффектов. Ученые из ФГБНУ «Научный центр неврологии» провели масштабное исследование, посвященное одному из самых серьезных осложнений такой терапии — остеопорозу, который может привести к тяжелой инвалидности.
Неврологические заболевания часто требуют длительного, иногда пожизненного лечения. Основная стратегия сводится к контролю острых состояний и предотвращению рецидивов. В большинстве случаев терапия основывается на медикаментах, и среди них особое место занимают глюкокортикостероиды (ГКС) благодаря своей высокой эффективности. Однако сочетание продолжительного курса лечения с применением ГКС неизбежно влечет за собой ряд побочных эффектов. Ученые из ФГБНУ «Научный центр неврологии» провели масштабное исследование, посвященное одному из самых серьезных осложнений такой терапии — остеопорозу, который может привести к тяжелой инвалидности.
Содержание
- 1 Причина исследования
- 2 Информация о глюкокортикоиндуцированном остеопорозе
- 2.1 Патогенез
- 2.2 Факторы риска
- 2.3 Осложнения
- 2.4 Клинические проявления
- 3 Диагностика ГК-ОП
- 4 Профилактика
- 5 Лечение
- 6 Заключение
Причина исследования: почему эта проблема актуальна?
Кортикостероиды (также известные как глюкокортикостероиды, ГКС) широко применяются в неврологической практике. Их назначают при аутоиммунных заболеваниях нервной системы, онкологических процессах и для купирования острых болевых синдромов. По своей сути, ГКС являются синтетическими аналогами гормонов, вырабатываемых корой надпочечников. Их основная задача — мобилизовать защитные силы организма, привести его в состояние повышенной готовности.
 Главные преимущества кортикостероидов — это быстрое действие и относительно малое количество противопоказаний при краткосрочном применении. Эффект наступает уже через несколько минут после введения и может сохраняться до суток. Если речь идет о разовом приеме, то основным ограничением является лишь индивидуальная аллергическая реакция. Однако при длительной терапии решение о назначении и оценка рисков требуют индивидуального подхода врача.
Главные преимущества кортикостероидов — это быстрое действие и относительно малое количество противопоказаний при краткосрочном применении. Эффект наступает уже через несколько минут после введения и может сохраняться до суток. Если речь идет о разовом приеме, то основным ограничением является лишь индивидуальная аллергическая реакция. Однако при длительной терапии решение о назначении и оценка рисков требуют индивидуального подхода врача.
Эти достоинства, а также частое отсутствие равноценных альтернатив, делают ГКС незаменимым инструментом в арсенале врача. Однако у этой «медали» есть и обратная сторона. Проблема в том, что гормоны надпочечников перестраивают метаболизм, заставляя организм работать на текущие нужды в ущерб долгосрочным резервам. Проще говоря, тело начинает больше расходовать и меньше накапливать. Это хорошо заметно на примере людей, длительное время находящихся в стрессе: они часто теряют вес.
Но главная опасность таится в воздействии на костную ткань. Глюкокортикостероиды провоцируют развитие остеопороза — заболевания, при котором кости теряют плотность и становятся чрезвычайно хрупкими. Это закономерно приводит к частым переломам конечностей, ребер и, что особенно опасно, позвонков. Авторы исследования отмечают, что им встречались пациенты с глюкокортикоиндуцированным остеопорозом, которые получали перелом пальца, нажимая кнопку лифта, или ломали позвоночник, просто поворачиваясь во сне.
Парадоксально, но в странах СНГ врачи зачастую не уделяют должного внимания этому побочному эффекту. Исследователи сталкивались с пациентами, принимавшими ГКС на протяжении 15 лет и более, при этом их лечащие врачи даже не упоминали о риске остеопороза и необходимости коррекции диеты или приема специальных препаратов для укрепления костей.
Подробно о глюкокортикоиндуцированном остеопорозе (ГК-ОП)
Механизм развития (Патогенез)
ГК-ОП считается одной из наиболее тяжелых форм остеопороза. Кортикостероиды оказывают двойное негативное воздействие на костный метаболизм: они подавляют образование новой костной ткани и одновременно ускоряют процесс ее разрушения (резорбции). Наиболее выраженно эти процессы проявляются в первые несколько месяцев терапии.
Кроме того, ГКС нарушают всасывание кальция в кишечнике, что еще больше усугубляет дефицит строительного материала для костей.
Кто в группе риска?
Существуют убедительные статистические данные, подтверждающие, что прием ГКС дольше 3 месяцев существенно повышает вероятность переломов.
Помимо самих кортикостероидов, риск остеопороза увеличивают и другие препараты: некоторые антидепрессанты, противотревожные (анксиолитики) и противосудорожные средства. Их совместный прием с ГКС суммирует негативное воздействие на кости.
Определенные неврологические заболевания, такие как миастения и рассеянный склероз, а также изначальный дефицит кальция или витамина D в организме также служат факторами риска.
Возможные осложнения
Главное и самое опасное осложнение остеопороза — это переломы. Согласно статистике, от 30% до 50% пациентов, длительно принимающих ГКС, сталкиваются с этой проблемой.
При тяжелом течении остеопороза переломы могут возникать при минимальной, бытовой нагрузке: во время чихания, резкого поворота корпуса или даже при ударе о воду при нырянии.
Как проявляется заболевание?
С переломами трубчатых костей все относительно понятно — их симптомы типичны. Основная диагностическая сложность связана с компрессионными переломами позвонков.
Дело в том, что такой перелом пациент может получить и не заметить. Он часто протекает бессимптомно, хотя в большинстве случаев сопровождается болью в спине различной интенсивности — от слабой до умеренной.
Критерии, позволяющие заподозрить компрессионный перелом позвоночника:
- Боль в спине возникла впервые, и пациенту больше 50 лет.
- Незадолго до появления боли был эпизод падения даже с высоты собственного роста.
- В анамнезе уже есть случаи переломов.
- За последний год рост пациента уменьшился более чем на 2 см.
- При осмотре расстояние между затылком и стеной, к которой прислонен пациент, превышает 5 см.
Как диагностируют глюкокортикоиндуцированный остеопороз?
Для диагностики используется комплексный подход, включающий сбор анамнеза, лабораторные анализы, DXA-денситометрию и оценку по шкале FRAX.
При сборе анамнеза ключевое внимание уделяется дозам и продолжительности приема ГКС, а также эпизодам переломов в прошлом.
Лабораторная диагностика включает: общий анализ крови, определение уровня кальция, фосфора, щелочной фосфатазы, креатинина и витамина D в крови.
 DXA-денситометрия — это неинвазивный и высокоинформативный метод измерения минеральной плотности костной ткани (МПК). Он позволяет сравнить плотность костей пациента с нормативными показателями для его возраста и пола.
DXA-денситометрия — это неинвазивный и высокоинформативный метод измерения минеральной плотности костной ткани (МПК). Он позволяет сравнить плотность костей пациента с нормативными показателями для его возраста и пола.
Основным инструментом для принятия решения о лечении является «Метод оценки риска переломов» (FRAX), разработанный Всемирной организацией здравоохранения. Это специальный опросник, который врач заполняет для каждого пациента индивидуально.
Профилактические меры: как предотвратить проблему?
Обследование на предмет риска остеопороза должно быть рекомендовано всем пациентам, которым планируется или уже проводится терапия ГКС длительностью более 3 месяцев. Задача врача — активно выявлять тревожные симптомы и при малейшем подозрении на перелом направлять пациента на рентген.
Борьбу за здоровье костей нужно начинать с первого дня приема кортикостероидов. Фундаментом является коррекция питания: рацион должен быть обогащен кальцием, белком и витамином D. Если получить достаточное количество нутриентов с пищей невозможно (например, витамина D в условиях недостатка солнца), необходим прием соответствующих добавок.
Важно минимизировать риск падений и травм для пациента, одновременно обеспечивая ему посильную и безопасную физическую активность для поддержания тонуса мышц и костей.
Современные подходы к лечению ГК-ОП
Показания для назначения специфической лекарственной терапии остеопороза:
- Возраст пациента старше 50 лет.
- Наличие переломов в анамнезе, особенно низкоэнергетических.
- Прием ГКС в дозе, эквивалентной 7,5 мг преднизолона в сутки и выше.
- Высокий (выше порогового) 10-летний риск переломов по шкале FRAX.
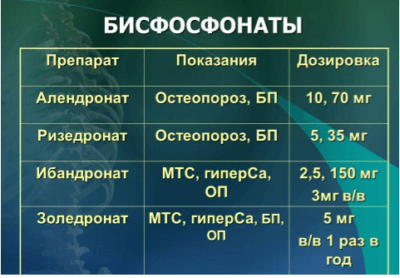 Бисфосфонаты считаются препаратами первой линии терапии. Они хорошо изучены и доказали свою эффективность при различных формах остеопороза. В ходе исследований было показано: через два года лечения в группе, получавшей бисфосфонаты, частота новых переломов составила 0.7%, в то время как в контрольной группе (получавшей только кальций и витамин D) — 6.8%.
Бисфосфонаты считаются препаратами первой линии терапии. Они хорошо изучены и доказали свою эффективность при различных формах остеопороза. В ходе исследований было показано: через два года лечения в группе, получавшей бисфосфонаты, частота новых переломов составила 0.7%, в то время как в контрольной группе (получавшей только кальций и витамин D) — 6.8%.
Терипаратид — это более мощный препарат, который обычно назначают при недостаточной эффективности или непереносимости бисфосфонатов. Несмотря на больший спектр возможных побочных эффектов, его эффективность в снижении риска переломов примерно в два раза выше.
Эффективность проводимого лечения контролируется с помощью повторных DXA-денситометрий. Терапия продолжается до достижения целевых показателей минеральной плотности костной ткани.
Ключевые выводы и практические рекомендации
Итак, основные тезисы исследования можно сформулировать следующим образом:
- Длительная терапия глюкокортикостероидами (более 3 месяцев) сопряжена с высоким риском развития специфического остеопороза.
- Глюкокортикоиндуцированный остеопороз (ГК-ОП) — тяжелая форма заболевания, ведущая к частым и опасным переломам.
- Некоторые переломы, особенно компрессионные переломы позвонков, могут длительное время оставаться незамеченными.
- Для профилактики необходима коррекция питания (упор на кальций и витамин D) и образа жизни (предотвращение травм).
- Для лечения развившегося остеопороза приема лишь витаминов и кальция недостаточно, требуется назначение специальных препаратов (бисфосфонатов).
К сожалению, осведомленность врачей об этой проблеме часто остается недостаточной.
Памятка для врачей:
- При назначении длительного курса ГКС информируйте пациента о потенциальных рисках для костной системы.
- Регулярно (в соответствии с клиническими рекомендациями) направляйте пациента на обследование плотности костной ткани (денситометрию).
- Дайте четкие рекомендации по диете, обогащенной кальцием и витамином D.
- При жалобах пациента на острую или подострую боль в спине в первую очередь исключите возможность компрессионного перелома позвонка.
Памятка для пациентов:
- Активно интересуйтесь у лечащего врача о возможных долгосрочных последствиях назначенной терапии — разъяснение рисков является его прямой обязанностью.
- Скорректируйте свой рацион в сторону увеличения продуктов, богатых кальцием и витамином D, с самого начала приема ГКС.
- Отдавайте предпочтение безопасным видам физической активности, которые укрепляют мышцы, но минимизируют риск падений.
- При возникновении любой новой, особенно внезапной, боли в спине немедленно обратитесь к врачу для обследования.
Ни тем, ни другим нельзя относиться к этому вопросу легкомысленно: ведь основное заболевание, для лечения которого назначены ГКС, может быть взято под контроль, а последствия в виде перелома и инвалидности часто остаются на всю жизнь.
Источник: «Нервно-мышечные Б О Л Е З Н И», том 7 (2’2017), с. 10-20.


