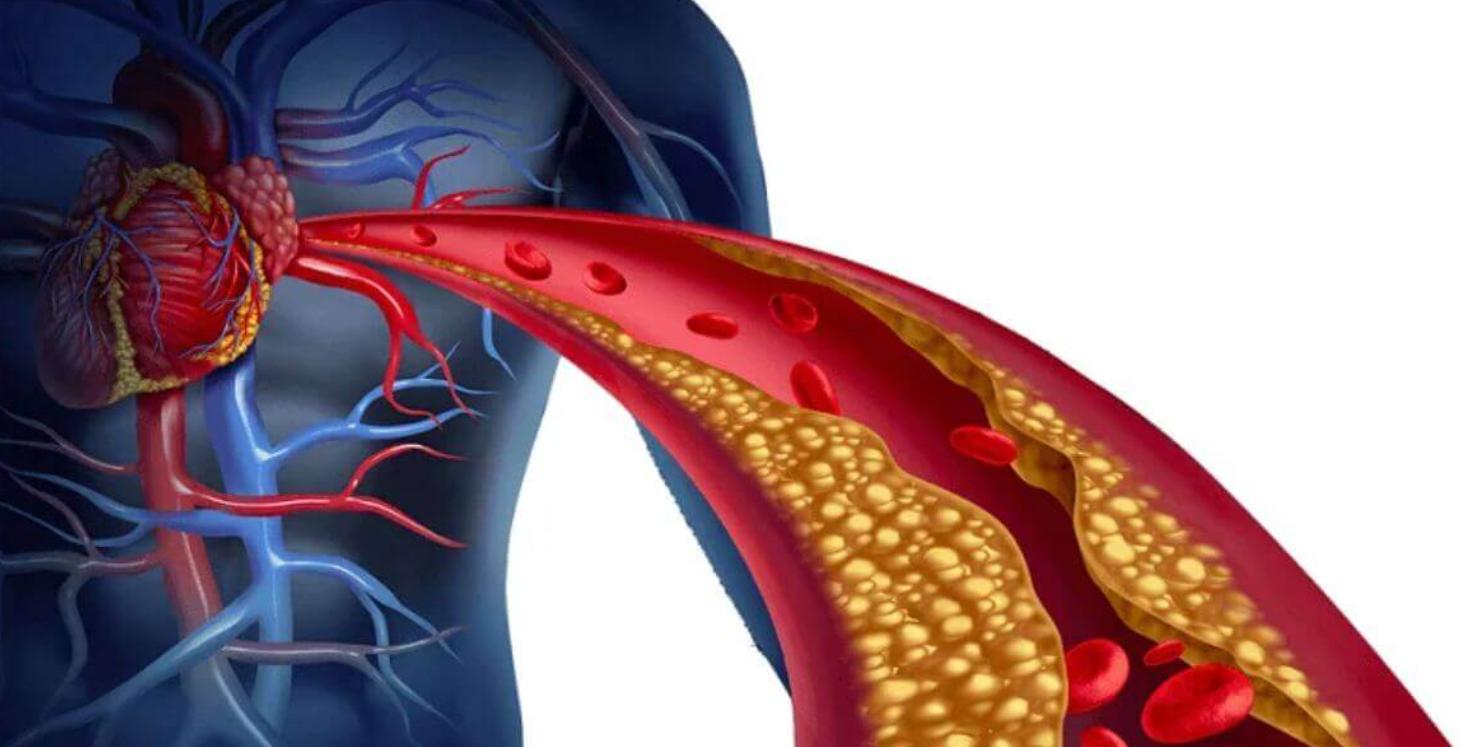
Атеросклероз представляет собой серьёзное заболевание, при котором стенки сосудов утолщаются и теряют эластичность, что приводит к сужению их просвета. Образующиеся атеросклеротические бляшки — это не просто отложения, они являются ключевым фактором, провоцирующим тромбообразование. В результате может произойти закупорка жизненно важных артерий, приводящая к инфаркту миокарда или инсульту. На сегодняшний день осложнения атеросклероза остаются одной из ведущих причин смертности во всём мире.
Традиционно в развитии атеросклероза обвиняют неправильное питание, повышенное артериальное давление, сахарный диабет и курение. Действительно, эти факторы повреждают внутреннюю оболочку сосудов, создавая «плацдарм» для отложения холестерина. Однако современные исследования указывают на ещё одного важного «виновника» — печень. Её состояние может играть не меньшую, а иногда и решающую роль в формировании сосудистых патологий.
В научный фокус всё чаще попадает неалкогольная жировая болезнь печени (НАЖБП). Поразительно, но этой патологией, часто протекающей бессимптомно, страдает около 37% населения России. Многие даже не подозревают о её наличии. В этой статье мы подробно разберём, каким образом здоровье печени связано с состоянием сосудов и на какие ранние признаки стоит обратить внимание, чтобы предотвратить развитие опасного заболевания.
Печень — ключевой регулятор сосудистого здоровья
Неалкогольная жировая болезнь печени — это состояние, при котором в клетках органа накапливается избыточный жир, не связанный с употреблением алкоголя. По своей сути поражение напоминает алкогольное, но имеет иные причины. Клинические наблюдения показывают чёткую закономерность: чем сильнее выражено поражение печени при НАЖБП, тем больше атеросклеротических бляшек обнаруживается в сосудах и тем выше риск катастрофических сердечно-сосудистых событий, таких как инфаркт или инсульт.
.jpeg)
Печень — это главная биохимическая лаборатория организма, и именно она отвечает за обмен жиров и холестерина. Из холестерина, поступающего с пищей, печень синтезирует транспортные формы — липопротеины высокой плотности (ЛПВП, условно «хороший» холестерин) и липопротеины низкой плотности (ЛПНП, условно «плохой» холестерин), который имеет свойство оседать на стенках сосудов. Важно понимать, что с пищей мы получаем лишь около 15% всего холестерина, а остальные 85% производит сама печень.
Следовательно, при нарушении функции печени страдает весь липидный обмен. Это приводит к повышению уровня «плохого» холестерина (ЛПНП), который и является основным строительным материалом для атеросклеротических бляшек. Кроме того, в здоровой печени существуют специальные рецепторы, которые «захватывают» избыток ЛПНП из крови и утилизируют его. Если печень повреждена, этот очистительный механизм даёт сбой, и уровень вредного холестерина в крови остаётся стабильно высоким.
Сложные механизмы регуляции уровня холестерина и жиров печенью
Ещё один опасный механизм связан с окислительным стрессом, который развивается на фоне больной печени. При этом в организме резко возрастает количество свободных радикалов — агрессивных молекул, повреждающих другие соединения. Под их воздействием холестерин ЛПНП окисляется. Именно окисленная форма холестерина представляет наибольшую опасность для сосудов: попадая в сосудистую стенку, он привлекает клетки иммунной системы и гладкомышечные клетки, запуская хроническое воспаление. Этот воспалительный очаг постепенно обрастает соединительной тканью и кальцифицируется, превращаясь в зрелую атеросклеротическую бляшку.
Кто в группе риска и как распознать НАЖБП на ранней стадии
Точные причины развития неалкогольной жировой болезни печени до конца не изучены, однако выявлен ряд факторов, значительно повышающих риск. К ним относятся сахарный диабет 2-го типа, ожирение (особенно абдоминальное), артериальная гипертензия. Также спровоцировать болезнь может приём некоторых гепатотоксичных лекарств (например, отдельных гормональных препаратов), воздействие промышленных токсинов или экстремально быстрая потеря веса.
Основная проблема диагностики НАЖБП — её «молчаливый» характер. Печень не имеет болевых рецепторов, поэтому долгое время болезнь не даёт о себе знать. Дискомфорт или тяжесть в правом подреберье обычно появляются лишь на поздних стадиях, когда увеличенная печень начинает растягивать свою капсулу или давить на окружающие органы. К другим поздним симптомам можно отнести желтушное окрашивание кожи и склер, а также постоянную, ничем не объяснимую усталость и слабость.
Заподозрить НАЖБП врач может уже на обычном осмотре, обнаружив увеличение размеров печени при пальпации. Подтверждают диагноз с помощью анализа крови, в котором отмечается повышение уровня специфических печёночных ферментов (АЛТ, АСТ, ГГТ). К счастью, печень обладает колоссальной способностью к регенерации. На ранних, обратимых стадиях жировой болезни, прогрессирование можно остановить и даже повернуть вспять. Для этого необходимо снизить нагрузку на орган, в первую очередь — пересмотреть рацион питания, уменьшив потребление простых углеводов и вредных жиров, а также нормализовать массу тела.


